تب راجعه یا Relapsing Fever به وسیله چندین گونه از اسپیروکتهای بورلیا ایجاد میشود. میزبان به وسیله التهاب سیستمیک پاسخ میدهد که به ناخوشی منجر میشود که از سندرمی شبه آنفولانزا تا سپسیس متفاوت است. سایر تظاهرات ناشی از درگیری سیستم عصبی مرکزی و کواگولوپاتی می باشد.
درمان با آنتی بیوتیک ها منجربه بهبود سریع میشود اما با خطر متوسط تا شدیدی از واکنش Jarisch – Herxheimer همراه است.
لیست عناوین این مطلب
عامل تب راجعه
بورلیاها اسپیروکتهای مارپیچی یا متحرک موجی ای هستند که اولین بار در خون بیماران مبتلا به تب راجعه در سال ۱۸۸۰ مشاهده شدند. این میکروبها در طبقه بندی اسپیروکتها قرار دارند و در گروه چندین گونه جنس بورلیا قرار میگیرند. در سال ۱۹۶۰ از کشت خالص جدا شد.
تفاوتهای آنتی ژنی در سطح اسپیروکتها توجیه کننده راجعه بودن این عفونت است. ایمنی اکتسابی به دنبال ایجاد آنتی بادی هایی ایجاد میشود، که علیه واریانهای مختلف طی یک عفونت ساخته شده است.
علائم تب راجعه
تب راجعه با شروع ناگهانی تب آغاز میشود، دورههای تب با دورههای چند روزه بدون تب جدا میشوند، این الگو حداقل دوبار اتفاق میافتد. درجه حرارت بیمار ممکن است از ۳۹.۶ به ۴۳.۶ هم برسد.
- اولین مرحله تب اغلب با یک بحران که حدود ۱۵ تا ۳۰ دقیقه به طول میانجامد، خاتمه مییابد که این بحران متشکل از لرز، افزایش بیشتر درجه حرارت و افزایش نبض و فشارخون است.
- در پی فاز بحرانی تعریق فراوان، افت درجه حرارت و هایپوتانسیون اتفاق میافتد که برای چندین ساعت باقی میماند.
در نوع منتقله از راه شپش اولین مرحله از تب، بدون تخفیف یافتن، ۶-۳ روز باقی میماند که معمولاً در پی آن یک مرحله خفیفتر میآید. در TBRF، هر کدام از دورههای تب، ۳-۱ روز طول میکشد. در هر دو فرم، فاصله بین تبها، از ۴ تا ۱۴ روز است که گاهی با علائم خستگی و ضعف همراه است.
علائم همراه تب راجعه
علائمی که تب را همراهی میکنند اغلب غیراختصاصی هستند. سردرد، سفتی گردن، درد مفصلی، درد عضلانی و حالت تهوع ممکن است مراحل اولیه و متعاقب تب را همراهی کنند،
طحال و کبد در حال بزرگ شدن سبب درد شکمی میشود.
سرفه بدون خلط که در LBRF شایع است، در کنار تب و درد عضلانی ممکن است سبب شود بیماری آنفلولانزا به نظر برسد.
سندرم زنجر تنفسی حاد (ARDS) ممکن است در طی TBRF اتفاق بیافتد.
تشخیص تب راجعه
در معاینه فیزیکی، بیمار ممکن است موارد زیر یافت شود:
- دلیریوم (روان آشفتگی) یا آپاتی (بی تفاوتی) داشته باشد.
- در مناطق با عفونت ب.میاموتویی، ممکن است کنه سخت در پوست بیمار فرو رفته باشد.
- خون دماغ شدن، پتشی و ایکیموز در طی LBRF شایع است، اما در خصوص TBRF اینچنین نیست.
- اکثر بیماران با LBRF و حدود ۱۰ درصد بیماران با TBRF، هپاتومگالی قابل تشخیص دارند.
- یافتههای نورولوژیک لوکالیزه در TBRF شایعتر از LBRF است. مننژیوانسفالیت میتواند منجربه همی پلژی، آفازی، میلیت و رادیکولوپاتی ایجاد شود. فلج بلز یک طرفه یا دوطرفه و کری متعاقب درگیری عصب کرانـیال هفتم و هشتم شایعترین فرمهای نوریت کرانیال هستند که به طور معمول در مرحله تبدار ثانویه با ثالثیه اتفاق میافتد (نه در اول).
- میوکاردیت در هر دو فرم تب راجـعه شایع است و سبب مقداری مرگ ومیر میشود. به طور شایعتر، میوکاردیت به وسیله ی وجود گالوپها در سمع قلبی، QT طولانی شده و مشاهدهٔ کاردیومگالی و ادم ریه در رادیوگرافی قفسه سینه اثبات میشود.
مطالعات آزمایشگاهی
مطالعات عمومی آزمایشگاهی اختصاصی نیست.
- آنمی: آنمی نرموسیتیک خفیف تا متوسط شایع است، اما همولیز و هموگلوبینوری واضح رخ نمیدهد.
- لکوپنی: شمار لکوسیتها معمولاً در طیف نرمال تا مقداری افزایش یافته است . و لکوپنی میتواند در طی بحران رخ دهد.
- شمار پلاکتها میتواند تا زیر ۵۰/۰۰۰ افت کند.
- شواهـد آزمایشگاهی هپاتیت با سطح سرمی افـزایش یافتهٔ بیلی روبین غیرکنژوگه و آمینوترانسفرازها، میتواند دریافت شود.
- PT و PTT ممکن است مقداری افزایش داشته باشند.
آنالیز CSF
آنالیز CSF در موارد مشکوک به تب راجعه با نشانههای مننژیت و مننگوانسفالیت کمک کننده است. وجود پلئوسیتوز تک هسته ای و افزایش خفیف تا متوسط سطح پروتئینها، شروع درمان آنتی بیوتیکی داخل وریدی را در TBRF میکند.
تب راجعه در بیمار با الگوی تب مشخص و تاریخچه ی مواجهه اخیر (۲-۱ هفته قبل از شروع ناخوشی) در مناطق ژئوگرافیکی که سابقه ی انتقال عفونت اخیر یا گذشته داشته اند، باید مورد توجه قرار بگیرد. به خاطر عمر طولانی و انتقال پاتوژن از طریق تخم در ایـن کنهها، سالها پس از آخرین گزارش بیماری، در آن منطقه ممکن است مـوردی تشخیص داده شود.
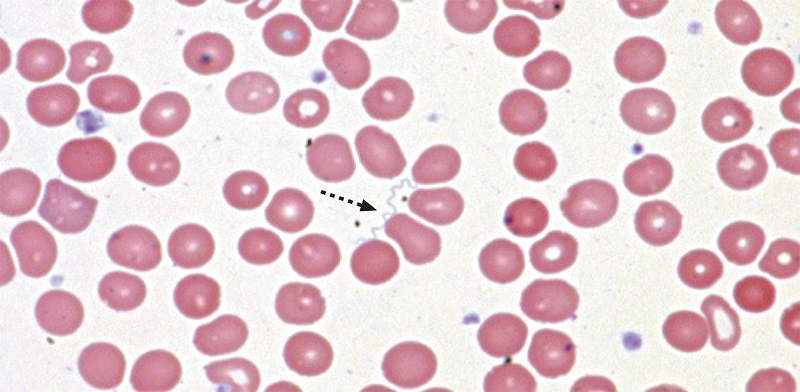
مشاهده بورلیا زیر میکروسکوپ
تشخیص آزمایشگاهی براساس شناسایی مستقیم اسپیروکتها در خون به وسیلهی میکروسکوپ است. اسپیروکتها در اسمیر نازک خونی مشاهده میشوند. اگر تعداد آنها بیش از ml/100000 باشد و چندین منطقهی غوطه ور در روغن بررسی شده باشد.
غلظتهای کمتر اسپیروکت به وسیله ی اسمیر خونی ضخیم که به طور مستقیم با اکریدین نارنجی رنگ آمیزی شده است و با میکروسکوپ فلوئورسانس بررسی شده است یا به وسیله ی اسمیر ضخیم خونی که با استیک اسید ۰/۵٪ بیش از رنگ آمیزی با رایت یا گیسما، عمل آورده شده است، شناسایی می شود.
سایر روش های تشخیصی
نوعی جایگزین برای اسمیر خونی فیکس شده، گسترش مرطوب (wet mount) خون آنتیکوآگوله شده در ترکیب با سالین است که با میکروسکوپ فاز – کنتراست یا زمینه تاریک برای اسپیروکتهای متحرک بررسی شود.
PCR و فرآیندهای تشدید DNA مشابه، بـه طـور فزاینده ای برای بررسی عصارهٔ خونی استفاده می شود. PCR ممکن است اسپیروکتها را بـیـن بازههای تب شناسایی کند، چرا که در حال حاضر هنگامی که اولین مـوج باکتری خنثی شد، گونههای نجات یافته ای در میان جمعیت وجود دارد.
درمان تب راجعه
پنی سیلین ها و تتراسایکلینها، آنتی بیوتیک های انتخابی برای چندین دهه میباشند. اریترومایسین انتخاب دوم میباشد. هیچ شواهدی مبنی بر مقاومت اکتسابی بـه ایـن آنتی بیوتیکها گزارش نشده است.
چندین ساعت از اولین دوز آنتی بیوتیک مؤثر، اسپیروکتها در خون قابل شناسایی نیستند. یک دوز منفرد آنتی بیوتیک برای درمان LBRF معمولاً کافی است. میزان عود، پس از درمان آنتی بیوتیکی، کمتر از ۵٪ است.
تتراسایکلین نسبت به پنی سیلین G به لحاظ مدت زمان لازم برای برطرف شدن تب و میزان عود، اندکی بهتر است.
پیش آگهی
میزان مرگ ومیر برای LBRF و TBRF درمان نشده به ترتیب ۷۰-۱۰٪ و ۱۰-۴٪ است، و به مقدار زیادی به شرایط همراه (مانند، سوءتغذیه و دهیدراتاسیون) بستگی دارد. مرگ در اثر تب راجعهی درمان نشده، در طی اپیزود اول تب شایعتر است.
با درمان آنتی بیوتیکی فوری، میزان مرگ ومیر در LBRF ٪۲-۵ و در TBRF کمتر از ۲٪ است.
شرایطی که با پیش آگهی ضعیف همراه است شامل موارد زیر است:
- همراهی با مالاریا،
- تیفوس،
- تیفوئید؛
- حاملگی؛
- استوپور یا کما در هنگام پذیرش؛
- خون ریزی پراکنده؛
- عملکرد ضعیف کبد؛
- میوکاردیت
- برونکونومونیا
پیشگیری
هیچ واکسنی برای LBRF و TBRF وجود ندارد. کاهش مواجهه با شپش و کنه، استراتژی کلیدی پیشگیری است. میتواند از LBRF از طریق بهبود وضعیت بهداشت، کاهش تراکم، دسترسی بهتر به تجهیزات شست وشو و استفاده انتخابی از آفت کشها پیشگیری کرد. پوشیدن لباسهای حاوی شپش، فاکتوری مهم در باقی ماندن شپش بدن است.
با یک مواجهه با TBRF، درمان پس از مواجهه، داکسی سایکلین (mg ۲۰۰ در روز اول و بعد ۱۰۰mg/d برای ۴ روز) در پیشگیری از عفونت مؤثر است.
به نظر میرسد ایمنی نسبی در مقابل عفونت مجدد در ساکنان مناطق اندمیک ایجاد میشود.

