تب راکی یا تب منقوط (خالدار) کوه های راکی (RMSF) یک بیماری عفونی است که از طریق کنه منتقل میشود. این بیماری توسط باکتری R.ریکتزی ایجاد میشود. در صورتی که تشخیص به موقع انجام شود؛ درمان پاسخگو است اما واقعیت این است که به دلیل شباهت این بیماری به بیماری های دیگر، تشخیص آن سخت. در ادامه به بررسی کامل این بیماری خواهیم پرداخت.
لیست عناوین این مطلب
اپیدمیولوژی (همهگیر شناسی)
تب راکی در آمریکا، کانادا، مکزیکو، آمریکای جنوبی و مرکزی رخ می دهد. این بیماری توسط کنه منتقل میشود که این کنهها شامل گونه های مختلفی هست. این گونه ها عبارتند از:
- Dermacentor variabilis (کنه سگ آمریکایی)
- D.andersoni (یا کنه چوب کوه های راکی)
- Rhiphicephalus sanguineus
- Amblyormuma cajennense
میزان مرگ و میر در دوران قبل از کشف آنتی بیوتیک ۲۵-۲۰٪ بوده و اکنون به علت تأخیر در تشخیص و درمان در حدود ۵-۳٪ میباشد. میزان کشندگی با گذشت هر دهه از زندگی پس از سن ۲۰ سالگی افزایش می یابد.
آسیب زایی
ارگانیسمهای R. ریکتزری به همراه ترشحات غدد بزاقی کنه به دنبال ۶ ساعت تغذیه به درم (لایه ای از پوست) تلقیح می شوند. ریکتزیاها از طریق خون و لنف در سراسر بدن منتشر میشوند و مناطق متعددی از سلولهای اندوتلیال مجاور خود را عفونی میکنند.
دوره کمون وابسته به دوز درحدود یک هفته (۱۴-۲ روز) است.
ترومبوز انسدادی و نکروز ایسکمیک وقایع اصلی پاتولوژیک آسیب بافتی و عضوی نیستند. در عوض، افزایش نفوذپذیری عروقی به همراه ادم، هیپوولمی، و ایسکمی حاصل از آن مکانیسم هایی هستند که به بیمار آسیب میزند.
مصرف شدن پلاکتها در ٪۳۲-۵۲ از بیماران موجب ترومبوسیتوپنی می شود، اما انعقاد منتشر داخل عروقی (DIC) به همراه کاهش فیبرینوژن خون نادر است. به نظر می رسد که فعال شدن پلاکتها، تولید ترومبین، و فعال شدن سیستم فیبرینولیتیک، همگی پاسخهای هموستاتیک فیزیولوژیک به آسیب اندوتلیال می باشند.
علائم تب راکی
در اوایل سیر بیماری و هنگامی که معمولاً برای اولین بار به پزشک مراجعه می شود، افتراق تب راکی از بسیاری از بیماریهای ویروسی خود محدود شونده دشوار است. تب، سردرد، کسالت، درد عضلانی، تهوع، استفراغ و بی اشتهایی، علایم شایع در ۳ روز اول هستند.
با پیشرفت عفونت و آسیب عروقی، بیمار به طور پیشرونده ای بدحال تر میشود.
در زمینه مراقبت ثالثيه، تب راکی اغلب اوقات فقط هنگامی تشخیص داده می شود که تظاهرات شدید دیررس آن در انتهای هفته اول یا در طی هفته دوم بیماری در بیماران بدون درمان مناسب روی میدهند و موجب مراجعه مجدد به پزشک یا بیمارستان و پذیرش در بخش مراقبت ویژه می گردند.
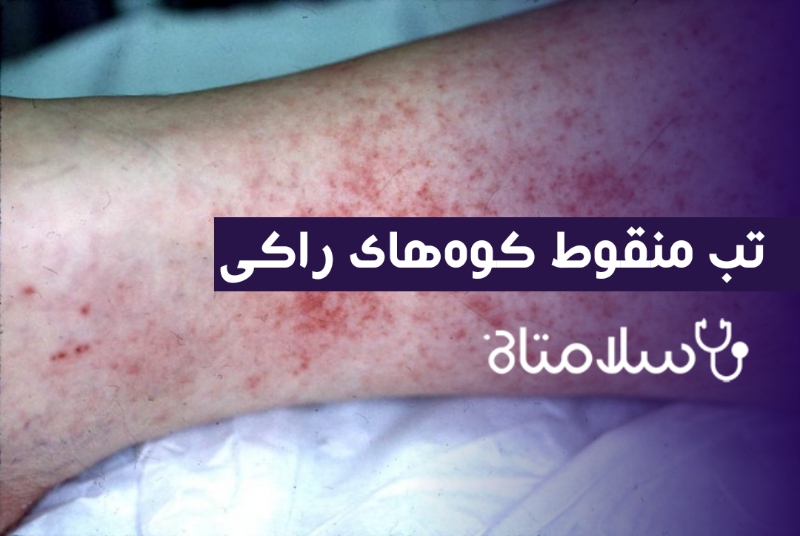
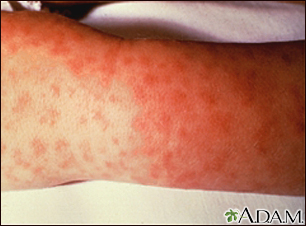
بثورات در تب منقوط کوه های راکی
ماهیت پیشرونده این عفونت به وضوح در پوست تظاهر می یابد. بثورات در روز اول فقط در ۱۴٪ از بیماران و در طی ۳ روز اول فقط در ۴۹٪ از بیماران مشهود است. مـاكول ها (۱-۵ mm) در ابتدا بر روی مچ دست و پا و سپس بر روی باقیمانده اندام ها و تنه ظاهر می شوند.
در مـراحل بعدی، آسیب شدیدتر عروقی موجب خونریزی واضح در مرکز ماکولوپاپول می گردد و این پتشی با فشار دادن ناپدید نمیشود. این توالی وقایع گاهی با درمان مؤثر به تعویق افتاده یا حذف میشود.
درگیری کف دست و پا اغلب از نظر تشخیصی دارای اهمیت است.
عوارض تب خالدار راکی
کاهش حجم منجر به ازوتمی پیش کلیوی و کاهش فشارخون میگردد. عفونت گسترده در گردش خون میکروسکوپی ریوی موجب ادم ریه غیر قلبی می شود. ۱۲٪ از بیماران بیماری شدید ریوی دارند و ۸٪ از آنها به تهویه مکانیکی نیاز دارند.
درگیری قلبی در ۱۶-۷٪ مواردمبتلا به تب راکی به صورت ضربان نامنظم تظاهر میکند.
عوارض سیستم عصبی مرکزی
علاوه بر نارسایی تنفسی، درگیری سیستم عصبی مرکزی (CNS) عامل تعیین کننده مهم دیگری در پیش آگهی تب راکی است. انسفالیت کـه بـه صـورت منگی یا خواب آلودگی تظاهر میکند در ۲۸-۲۶٪ از موارد بارز است.
انسفالیت شدید پیشرونده در ۲۶-۲۱٪ از موارد بـه صـورت بهت یا دلیریوم، در ۱۸٪ از موارد به صورت آتاکسی، در ٪۱۰ از موارد با کما، و در ۸٪ از موارد به صورت تشنج تظاهر می نماید. نقصهای عصب شناختی کانونی متعددی گزارش شده است.
مننگوآنسفالیت در ۴۸-۳۴٪ از موارد موجب پلئوسیتوز CSF می گردد. معمولاً ۱۰۰-۱۰ سلول در میکرولیتر با غلبه تک هسته ای وجود دارند، اما گاهی بیش از ۱۰۰ سلول در میکرولیتر و غلبه پلی مورفونوکلئر موجود است. غلظت پروتئین CSF در ۳۵-۳۰٪ از موارد افزایش دارد، اما غلظت گلوکز CSF معمولاً طبیعی میباشد.
نارسایی کلیوی و کبدی
دیگر عارضه تب خالدار راکی نارسایی کلیوی است که اغلب با جبران کم آبی قابل برگشت است. با این وجـود، در موارد بسیار شدید، شوک موجب نارسایی کلیوی به دلیل نکروز حاد توبولی می گردد.
آسیب کبدی در ۳۸٪ از بیماران بـه صـورت افزایش غلظت آمینوترانسفرازهای سرم تظاهر می کند و ناشی از مرگ کانونی هپاتوسیتها است، اما نارسایی کبدی روی نمی دهد. یرقان در ۹٪ از مـوارد و افـزایش سطح بیلی روبین در ٪۱۸-۳۰ از موارد تشخیص داده می شود.
خونریزی و تغییرات خونی
خونریزی تهدیدکننده حیات نادر است. آنمی در ۳۰٪ از موارد روی میدهد و در ۱۱٪ از موارد به قدری شدید هست که به تزریق خون نیاز دارد.
در ۱۰٪ از بیماران خون در مدفوع یا استفراغ کشف میگردد و مرگ به دنبال خونریزی شدید گوارشی فوقانی روی داده است.
سایر یافتههای مشخص آزمایشگاهی عبارتند از افزایش سطوح پلاسمایی پروتئینهای پاسخ فـاز حـاد (CRP فیبرینوژن، فریتین و غیره)، کاهش آلبومین و هیپوناترمی (در ٪۵۶ موارد) ناشی از ترشح متناسب هورمون آنتی دیورتیک در پاسخ به وضعیت هیپوولمیک.
سایر عوارض تب راکی
میوزیت گاهی رخ میدهد که همراه افزایش قابل ملاحظه کراتین کیناز سرم و رابدومیونکروز چند کانونی است.
درگیری چشمی شامل کونژنکتیویت در ۳۰٪ موارد و پرخونی وریدهای شبکیه، خونریزی های شعله ای، انسداد شریانی، و ادم پاپی به همراه فشار طبیعی CSF در برخی موارد می باشد.
مرگ
در موارد درمان نشده، مرگ معمولاً ۱۵-۸ روز پس از شروع بیماری روی می دهد. یک تظاهر نادر بـه صـورت RMSF برق آسا، ظرف ۵ روز پس از آغاز کشنده است. این تظاهر برق آسا با تب راکی در مردان سیاه پوستی که دچار کمبود گلوکز -۶- فسفات دهیدروژناز هستند همراه بوده و تصور می شود که مربوط به یک اثر نامشخص از همولیز در عفونت ریکتزیایی باشد.
اگر چه به نظر می رسد که بازماندگان RMSF معمولاً به وضعیت سلامتی قبلی خود برمیگردند، اما عوارض دائمی شامل نقایص نورولوژیک و قطع اندامهای گانگرنه ممکن است به دنبال بیماری شدید روی دهند.
تشخیص
تشخیص تب خالدار کوه های راکی در طی مـرحلـه حاد مشکل تر از آن است که به طور معمول انتظار می رود. مهمترین عامل همه گیرشناختی، سابقهی مواجهه با محیط مورد تهاجم کنه در طی فصول محتمل برای فعالیت کنه و در طی ۱۲ روز اخیر پیش از شروع بیماری است. هرچند، معمولاً فقط ۶۰٪ از بیماران، حقیقتاً گزش کنه را در طی دورهی نقاهت به یاد می آورند.
فقط ۳٪ از بیماران در هنگام مراجعه در طی ۳ روز اول بیماری، سه گانه ی مشخص تب، بثورات پوستی و مواجهه با کنه را بروز می دهند. هنگامی که بثورات پوستی ظاهر می شود، تشخیص تب راکی به طور قطع باید در نظر گرفته شود. با این وجود، بسیاری از بیماریهایی که در تشخیص افتراقی در نظر گرفته میشوند نیز ممکن است با بثورات پوستی همراه باشند.
تشخیص آزمایشگاهی
مهم شایعترین آزمون سرولوژیک برای تائید تشخیص، روش سنجش ایمونوفلورسانس غیرمستقیم است. تا ۱۰-۷ روز بعد از شروع بیماری، تیتر تشخیصی ۶۴ یا بیشتر معمولاً قابل کشف میباشد. حساسیت و اختصاصی بودن روش سنجش ایمونوفلورسانس غیرمستقیم IgG به ترتیب ۱۰۰-۸۹٪ و ٪۹۹-۱۰۰ می باشند.
تنها تست تشخیصی که در طی بیماری حاد سودمند می باشد بررسی ایمنی – بافت شناختی نمونه بثورات پوستی از نظر R. ریکتری است. بررسی یک نمونهی منگنهای ۳ میلیمتری از چنین ضایعه ای ۷۰٪ حساس و ٪۱۰۰ اختصاصی میباشد.
درمان تب کوه های راکی
داروی انتخابی برای درمان، هم در کودکان و هم بزرگسالان مبتلا به تب کوه های راکی داکسی سیکلین است، به جز هنگامی که بیمار حامله بوده و یا به دارو آلرژی داشته باشد.
داکسی سیکلین به صورت خوراکی (یا در موارد کما یا استفراغ به صورت وریدی) با دوز ۲۰۰mg/d در دو دوز منقسم تجویز می شود. در کودکان مشکوک به عفونت RMSF، تا ۵ دوز داکسی سیکلین ممکن است با حداقل خطر رنگ گرفتن دندان تجویز گردد. رژیم دیگر شامل تتراسیکلین خوراکی (۲۵-۵۰mg/kg در روز) در چهار دوز منقسم می باشد.
درمان با کلرامفنیکل فقط برای بیماران حامله یا دچار حساسیت به داکسی سیکلین توصیه می شود. داروی ضد ریکتزیا باید تا زمانی تجویز شود که بیمار برای ۲-۳ روز فاقد تب بوده و از نظر بالینی در حال بهبود باشد.
درمان حمایتی
- بیمارانی که فوق العاده بدحال هستند در بخش مراقبتهای ویژه با تجویز دقیق مایعات درمان میشوند تا خونرسانی بهینه بافتی بدون ایجاد ادم ریوی غیرقلبی حاصل شود.
- در بعضی از بیماران به شـدت بـدحال، هیپوکسمی به لوله گذاری نای و تهویه مکانیکی نیاز دارد؛
- نارسایی حاد کلیه همراه با کاهش یا فقدان ادرار مستلزم همودیالیز میباشد؛
- تشنج، استفاده از داروهای ضد تشنج را ایجاب میکند؛
- آنمی یا خونریزی شدید به تزریق گلبولهای قرمز متراکم نیاز دارد؛ و خونریزی همراه با ترومبوسیتوپنی شدید نیازمند تزریق پلاکت میباشد.
هپارین اثر سودمندی برای درمان نداشته و هیچ شواهدی مبنی بر تأثیر گلوکوکورتیکوئیدها بر فرجام بیمار وجود ندارد.