ویروس CMV یا سیتومگالوویروس یک ویروس DNA دار است که عفونت های مختلفی را خصوصا در افراد با ضعف ایمنی میتواند ایجاد کند. در این مطلب از آرشیو بیماری های ویروسی سایت سلامتانه به برروسی کامل این ویروس خواهیم پرداخت.
لیست عناوین این مطلب
سیتومگالوویروس چیست؟
سیتومگالوویروس (CMV) که در ابتدا از افراد مبتلا به بیماری انکلوزیونی سیتومگالی مادرزادی جدا گردید، در حال حاضر به عنوان یک عامل پاتوژن مهم در تمام گروههای سنی شناخته می شود. سیتومگالوویروس علاوه بر ایجاد نقایص شدید زمان تولد، عامل طیف وسیعی از بیماری ها در بچه های بزرگتر و بالغین است که طیف بیماری های ناشی از این از یک عفونت بدون علامت و سندرم منونوکلئوزی در افراد سالم تا بیماری منتشر در افراد مبتلا به ضعف سیستم ایمنی متغیر است.
تمامی موارد درگیری با ویروس CMV با تولید سلول های بزرگ مشخص همراه هستند، لذا سیتومگالوویروس نامیده می شوند.
CMV یکی از اعضای گروه بتاهرپس ویروس ها است و دارای یک DNA دو رشته ای، ۴ رشته ی mRNA، یک کپسید پروتئینی و یک پوشش لیپوپروتئینی است. این ویروس ها همانند سایر اعضای گروه هریس دارای تقارن ۲۰ وجهی بوده و در داخل هسته سلول همانندسازی می کنند و قادر به ایجاد عفونت لیتیک و چرکی یا نهفته می باشند.
ویروس CMV را می توان براساس ویژگیهای بیولوژیک خاصی مانند طیف میزبان و نوع سینوپاتولوژی ایجاد شده، از سایر هرپس ویروس ها بازشناخت. همانندسازی ویروس با تولید انکلوزیون داخـل هسته ای بزرگ و انکلوزیون های سیتوپلاسمی کوچکتر همراه است. هرچند شواهد اندکی از سرطانزایی ویروس CMV در داخل بدن وجود دارد، در موارد نادری ویروس CMV سبب تغییرشکل فیبروبلاست ها می شود.
اپیدمیولوژی ویروس CMV
سیتومگالوویروس انتشار جهانی دارد. در بسیاری از مناطق جهان بیشتر بزرگسالان برای ویروس سیتومگال سرم مثبت هستند، در حالی که تنها نیمی از بزرگسالان در ایالات متحده و کانادا سرم مثبت می باشند. در مناطقی که شیوع آنتی بادی علیه ویروس CMV بالاست، بالغینی که ایمنی شان سرکوب شده است بیشتر در معرض عود بیماری قرار دارند تا عفونت اولیه.
تقریبا ۱٪ از نوزادان متولد شده در ایالات متحده به ویروس CMV آلوده اند و این میزان در بسیاری از کشورهای کمتر توسعه یافته بالاتر است.
راه های انتقال سیتومگالوویروس
راه های انتقال سیتومگالوویروس بسیار متنوع میباشند. زندگی گروهی و ضعف بهداشت فردی انتشار سریع عفونت سیتومگالوویروس را تسهیل می کنند. عفونت های پری ناتال و اوایل کودکی شایع اند.
ویروس ممکن است در شیر، بزاق، مدفوع و ادرار یافت شود. انتقال ویروس CMV بین بچه های کوچک در مهدکودک ها مشخص شده است. همچنین مشخص شده است که ویروس CMV می تواند از کودک آلوده به مادر حامله و از مادر حامله به جنین در حال رشد انتقال یابد.
وقتی که کودک آلوده، سیتومگالوویروس را به داخل محیط خانه می آورد ۵۰٪ اعضای خانواده که مستعد عفونت هستند در عرض ۶ ماه تغییر سرمی را نشان می دهند.
ویروس از راه تماس معمولی به راحتی انتشار نمی یابد و برای انتقال آن تماس مکرر یا طولانی و نزدیک لازم است. در اواخر دوران بلوغ و در بالغین جوان سرایت ویروس CMV اغلب از راه جنسی روی می دهد و حمل بدون علامت ویروس در مایع منی یا ترشحات گردن رحم شایع است.
انتقال خون کامل یا فرآورده های خونی خاصی که حاوی لکوسیت های زنده باشد نیز می تواند ویروس CMV را به میزان ۶۰٫۱۴ تا ۱۰٪ به ازای هر واحد انتقال یافته سرایت دهد. انتقال خون با لکوسیت کاهش یافته یا سرم منفی، به طور چشمگیری انتقال ویروس CMV را کاهش می دهد. احتمالا فرد آلوده پس از آلوده شدن برای تمام عمر حامل ویروس است.
اغلب عفونتهای اولیه CMV در گیرنده های پیوند اعضا عمدتا به خاطر سرایت ویروس از خود پیوند حاصل می شود. در افراد گیرنده پیوندی که از نظر ویروس CMV سرم مثبت هستند، عفونت از طریق فعالیت مجدد ویروس نهفته یا در موارد نادرتر از طریق ایجاد عفونت مجدد به وسیله ی یک سویه جدید ویروس CMV ایجاد می شود.
ویروس CMV چگونه باعث بیماری زایی میشود؟
عفونت با ویروس CMV مادرزادی ممکن است به دنبال عفونت اولیه یا فعالیت مجدد ویروس در مادر باشد. در هر حال بیماری در جنین یا نوزاد متولد شده، تقریبا در تمام موارد در ارتباط با عفونت های مادری اولیه است. عواملی که شدت عفونت مادرزادی را مشخص می کنند، ناشناخته هستند. فقدان توانایی ایجاد آنتی بادی ها و ناتوانی سلولهای T در پاسخ به ویروس CMV بیماری نسبتا شدیدی را ایجاد میکند.
عفونت اولیه در اواخر دوران کودکی یا دوران بلوغ با پاسخ T لنفوسیتی شدید همراه است که ممکن است منجر به ایجاد سندرم منونوکلئوزی شبیه آنچه که در عفونت با ویروس EBV دیده می شود، گردد.
علامت مشخصه این عفونتها ظهور لنفوسیت های آتیپیک در خون محیطی است. این سلول ها عمدتاً لنفوسیت های T فعال شده از نوع +CD8 هستند. فعال شدن پلی کلونال سلول های B به وسیله این ویروس باعث ایجاد فاکتور روماتوئید و ســایـر اتـوآنتی بادی ها در حین متونوکلئوز ویروس CMV میگردد.
انتقال سیتومگالوویرس از طریق انتقال خون یا پیوند عضو، ناشی از عفونت های بی سروصدای این بافت ها است. اگر پاسخ سلول های T میزبان توسط بیماری یا به علت دارویی دچار ضعف شده باشد، ویروس نهفته می تواند فعال شده و سندرم های مختلفی را ایجاد کند.
به نظر می رسد تحریک آنتی ژن مزمن در حضور سرکوب سیستم ایمنی (به طور مثال به دنبال پیوند اعضا) شرایط مناسبی را برای فعالیت ویروس CMV و بیماری ناشی از آن ایجاد می کنند.
آسیب شناسی
سلول های سیتومگال داخل بدن (که احتمالا سلول های اپی تلیال آلوده میباشند) از سلول های مجاور خود ۲ تا ۴ مرتبه بزرگترند و اغلب حاوی یک انکلوزیون هسته ای ۱۰-۸ میکرومتری واقع در محیط هسته اند که توسط یک هاله واضح که ایجاد نمای چشم جغد می نماید، احاطه شده است.
در برخی از موارد انکلوزیون های گرانولی سیتوپلاسمی کوچکتری نیز قابل مشاهده اند. سلول های سیتومگالیک ناشی از سیتومگالوویرس در تعداد زیادی از اعضای بدن از جمله غدد بزاقی، ریه، کیده روده ها، پانکراس، غدد آدرنال و سیستم اعصاب مرکزی، یافت می شوند.
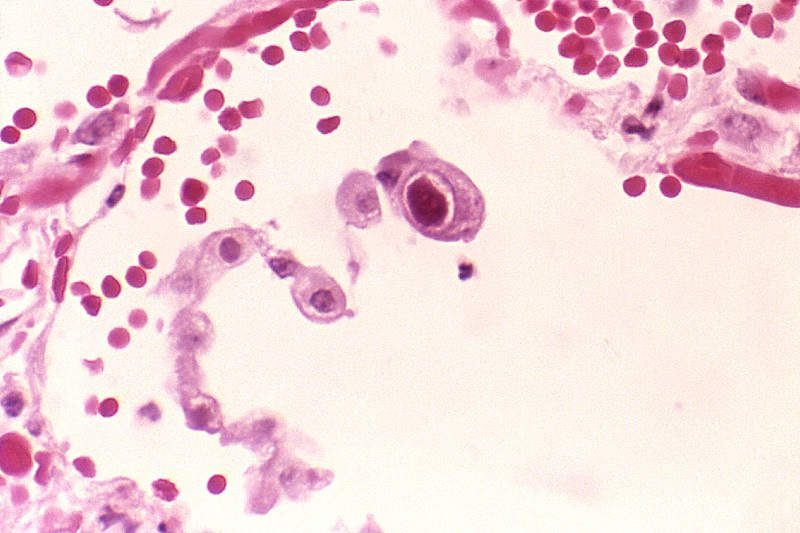
پاسخ التهابی سلولی به عفونت شامل پلاسموسیت ها، لنفوسیت ها و ماکروفاژهای مونوسیتی است. گاهی اوقات واکنش های گرانولوماتو خصوصا در کبد ایجاد می شوند. واکنش های ایمونوپاتولوژیک ممکن است منجر به بیماری CMV گردند. کدر بعضی از بیماران آلوده به CMV پس از پیوند کلیه گلومرولوپاتی ناشی از کمپلکس ایمنی مشاهده شده است.
علائم سیتومگالوویرس
علائم ویروس CMV در افراد مختلف با شرایط متفاوت، یکسان نیست. در ادامه با توجه به گروه های اصلی که به سیتومگالوویروس مبتلا میشوند علائم و تظاهرات بالینی را تقسیم بندی کرده ایم.
علائم عفونت مادرزادی با ویروس CMV
عفونت مادرزادی با ویروس CMV طیفی از عفونت غیرآشکار تا آلودگی شدید و منتشر را شامل می شوند. بیماری انکلوزیونی سیتومگالیک در حدود ۵٪ از جنین های آلوده ایجاد می شود و تقریباً فقط در نوزادانی دیده می شود که مادر آن ها در طی بارداری دچار عفونت اولیه شده است.
پتشی، هپاتواسپلنومگالی و زردی شایعترین تظاهرات این بیماری هستند (۸۰-۶۰٪ مـــــــوارد)، میکروسفالی همراه با کلسیفیکاسیون های مغزی یا بدون آن، تأخير رشد داخـل رحمی و نارس بودن در ۳۰ تا ۵۰٪ موارد دیده می شود.
با شیوع کمتر فتق های اینگوینال و کوریورتینیت روی می دهند.
تغییرات آزمایشگاهی در عفونت مادرزادی با ویروس CMV عبارت اند از:
- افزایش سطح آلانين آمنیوترانسفراز در سرم
- ترمبوسیتوپنی،
- هیپربیلی روبینمی کونژوگه
- همولیز
- افزایش سطح پروتئین CSF
پروگنوز عفونت CMV مادرزای در نوزادان شدیدا آلوده، نامطلوب بوده و میزان مرگ ومیر بین ۲۰ تا ۳۰ درصد است و تعداد اندکی از بیماران که زنده می مانند در سال های آینده دچار عقب ماندگی ذهنی و اختلالات شنوایی میشوند.
اغلب عفونت های CMV در بارداری در هنگام تولد از نظر بالینی نامشخص هستند. بین ۲۵-۵٪ از نوزادان بدون علامت مبتلا درطی چندسال بعد دچار اختلالات قابل توجه روانی- حرکتی، شنوایی، چشمی یا دندانی می شوند.
ویروس CMV در نوزادان و بعد از تولد
نوزاد ممکن است عفونت با ویروس CMV را در زمان وضع حمل و حین عبور از کانال زایمانی عفونی و یا به علت تماس های بعد از تولد با شیر یا سایر ترشحات مادر کسب کند.
تقریبا ۶۰-۴۰٪ از شیرخوارانی که به مدت بیش از یک ماه از مادران سرم مثبت شیر می خورند، آلوده خواهند شد.
سرایت آیاتروژنیک ممکن است از طریق انتقال خون به نوزاد ایجاد شود؛ استفاده از فرآورده های خونی سرم منفی یا با تعداد لکوسیت کاهش یافته برای انتقال به نوزادان سرم منفی با وزن کم هنگام تولد یا خانم های حامله ی سرم منفی، خطر عفونت را کاهش خواهد داد.
اغلب نوزادانی که در زمان وضع حمل یا پس از آن آلوده می شوند، بدون علامت باقی خواهند ماند. با این وجـود پنومونیت مقاوم بینابینی یا عفونت CMV اکتسابی دوره پری ناتال خصوصا در نوزادان نارس در ارتباط بوده و گاهی اوقات نیز با عفونت های کلامیدیا تراکوماتیس، پنوموسیستیس یا یوروپلاسما پورولیتیکوم همراه است.
در این افراد وزن گیری ضعیف، آدنوپاتی، راش، هپاتیت، آنمی و لنفوسیتور آتیپیک نیز ممکن است یافت شود و دفع ویروس CMV اغلب برای ماه ها یا سال ها باقی می ماند.
مونونوکلئوز ناشی از ویروس CMV
شایع ترین علامت بالینی عفونت با ویروس CMV در میزبان های طبیعی و بعد از دوران نوزادی، یک سندرم منونوکلئوزی با آنتی بادی هتروفیل منفی است (برخلاف ویروس اپشتین بار که هتروفیل مثبت است).
این وضعیت ممکن است خودبه خود یا به دنبال انتقال محصولات خونی حاوی لکوسیت رخ دهد. هرچند این سندرم می تواند در تمام سنین روی دهد، اما در اغلب موارد، بالغين جـوان فعال از نظر جنسی را مبتلا می سازد.
دوره نهفتگی بیماری ۲۰-۶۰ روز است و بیماری معمولاً ۶-۳ هفته طول میکشد. تب بالای طول کشیده که در برخی موارد همراه با لرز، خستگی شدید و بی حالی همراه است، مشخصه این بیماری می باشد.
درد عضلانی، سردرد و اسپلنومگالی شایع اند اما در مونوونوکلئوز ناشی از ویروس CMV (برعکس منونوکلئوز عفونی ناشی از EBV) فارنژیت اگزوداتیو و لنفادنوپاتی گردنی نادرند.
در برخی بیماران، بثوراتی شبیه به سرخجه ایجاد می شود که اغلب پس از مصرف آمپی سیلین با برخی از آنتی بیوتیک های دیگر ظاهر می شوند. علائم کمتر شایع عبارت اند از:
- پنومونی بینابینی یا سگمنتال
- میوکاردیت
- پلوریت
- آرتریت
- انسفالیت
یکی از عوارض نادر مونونوکلئوز ناشی از ویروس CMV سندرم گیلن باره می باشد.
شما میتوانید در مطلب ویروس اپشتین بار اطلاعات کاملی در مورد مونونوکلئوزی که این ویروس ایجاد میکند کسب کنید.
تظاهرات آزمایشگاهی مونونوکلئوز ناشی از ویروس CMV
مشخصه آزمایشگاهی مونونوکلئوز CMV لنفوسیتوز خون محیطی با لنفوسیتوز آتیپیک بیش از ۱۰٪ می باشد. ممکن است شمارش کلی لکوسیتی پایین، نرمال، یا به طور واضح بالا باشد. اگرچه زردی واضح شایع نیست، سطح آلکالن فسفاتاز و آمینوترانسفرازهای سرم اغلب درحد متوسطی افزایش یافته است.
آنتی بادی های هتروفیل وجود ندارند، با این حال اختلالات ایمونولوژیک گذرا شایع اند و ممکن است شامل وجود کرایوگلوبولین ها، فاکتور روماتوئید. آگلوتینین های سرد و آنتی بادی های ضدهسته ای باشند در موارد نادر، آنمی همولیتیک، ترمبوسیتوپنی و گرانولوسیتوپنی، مسیر بهبودی را دچار مشکل می سازند.
پیش آگهی مونونوکلئوز ناشی از ویروس CMV
اکثر بیماران بدون ایجاد عارضه بهبود می یابند، هرچند ضعف پس از عفونت ویروسی ممکن است برای ماه ها باقی بماند. دفع ویروس CMV در ادرار، ترشحات تناسلی و / یا بزاق اغلب ماه ها یا سال ها ادامه می یابد. به ندرت عفونت CMV در میزبان با ایمنی طبیعی کشنده می باشد. حتی وقتی این بیماران زنده می مانند، ممکن است دچار حملات راجعه ای از تب و بی حالی شوند که با اختلال عمل سیستم اعصاب اتونوم (از قبیل حملات تعریق یا گرگرفتگی) همراه است.
علائم CMV در افراد ضعف ایمنی
در افراد مختلفی که دچار ضعف ایمنی هستند ویروس CMV میتواند عفونت های شدید تر با علائم مختلفی ایجاد کند و میتواند یک عامل بلقوه برای مرگ این افراد باشد.
علائم و بیماری ویروس CMV در پیوند کلیه و پیوند سایر اعضا
CMV شایع ترین عامل ویروسی است که پیوند اعضا را دچار مشکل میکند، ویروس CMV در پیوند کلیه، قلب، ریه، کبد، پانکراس، و کامپوزیت های دارای عروق (دست صورت و غیره)، باعث ایجاد سندرم های متعددی می شود که عبارت اند از:
- تب
- لکوپنی
- هپاتیت
- پنومونیت
- ازوفاژیت
- گاستریت
- کولیت
- رتینیت
ویروسCMV در پیوند کلیه و پیوند سایر اعضا هم عامل مهمی در رد پیوند و هـم عـامل مهمی در مرگ بیماران می باشد. بدون پروفیلاکسی زمانی که حداکثر خطر وجود دارد، بین ۴-۱ ماه پس از پیوند است.
احتمال بیماری و سطح همانندسازی ویروسی معمولا پس از عفونت اولیه بیشتر از فعال شدن مجدد بیماری است. به علاوه، مطالعات مولکولی نشان می دهند افراد سرم مثبت دریافت کنندهی پیوند نسبت به ابتلا به عفونت مجدد با ژنوتیپ متفاوتی از ویروس CMV که از دهنده پیوند ناشی شده و معمولاً سبب بیماری می شوند، مستعد می باشند.
هرچند عفونت ناشی از فعالیت مجدد شایع می باشد اما از نظر بالینی نسبت به عفونت اولیه از اهمیت کمتری برخوردار است. بیماری بالینی به عوامل متعددی از جمله شدت سرکوب ایمنی، استفاده از آنتی بادی های ضد لنفوسیت، فقدان پروفیلاکسی علیه ویروس CMV و عفونت همزمان با سایر پاتوژن ها بستگی دارد.
عضو پیوندی به طور مشخص هدف مستعدی برای ابتلا به عفونت با ویروس CMV است؛ در نتیجه احتمال هپاتیت CMV پس از پیوند کبد و پنومونی CMV پس از پیوند ریه وجود دارد.
بیشترین احتمال خطر ۵ تا ۱۳ هفته بعد از پیوند است.
ویروس CMV در افراد مبتلا به ایدز
ویروس CMV در بیماران مبتلا به مراحل پیشرفته ایدز به عنوان یک پاتوژن مهم شناخته شده است که اغلب سبب رتینیت یا بیماری منتشر می گردد، خصوصاً وقتی که میران سلولهای +CD4 خون محیطی به کمتر از ۵۰ تا ۱۰۰ عدد در میکرولیتر رسیده باشد.
وقتی که عفونت HIV درمان می شود شیوع عفونت های جدی CMV (به طور مثال رتینیت) کاهش می یابد. با این حال تجویز رژیم هایی با فعالیت ضد رتروویروسی شدید سبب شعله ور شدن حاد رتینیت CMV در طی هفته های اولیهی درمان می شود که علت آن سندرم التهایی بازسازی ایمنی میباشد.
سندرم های ایجاد شده توسط سیتومگالوویروس در میزبان مبتلا به ضعف ایمنی اغلب با تب، بی حالی، بی اشتهایی، خستگی، عرق شبانه، درد مفاصل و یا درد عضلانی شروع می شوند در طی این مرحله ممکن است اختلالات عملکرد کبد، لکوپنی، ترمبوسیتوپنی و لنفوسیتوز آتیپیک مشاهده شود.
در فردی که از جهات دیگر سالم است ویروس CMV به ندرت موجب مننگوانسفالیت میگردد. دو نوع انسفالیت CMV در بیماران مبتلا به ایدز دیده می شود. یکی از آنها شبیه انسفالیت HIV است و به صورت دمانس پیشرونده بروز میکند. دیگری یک ونتریکولوانسفالیت است که با اختلال عملکرد اعصاب کرانیال، نیستاگموس، اختلال موقعیت یابی ، خواب آلودگی و بزرگی بطن ها تظاهر میکند.
درگیری ریه
ایجاد علائمی همچون تاکی پنه، هیپوکسی و سرفه بدون خلط هشداری برای درگیری تنفسی هستند. بررسی رادیولوژیک ریه در اغلب موارد نشان دهنده ی انفیلتراسیون دوطرفه بافت بینابینی یا انفیلتراسیون رتیکولوندولر دوطرفه می باشد که از محیط لوب های تحتانی شروع شده و در جهات مرکزی و فوقانی انتشار می یابد. درگیری موضعی سگمنتال، ندولر یا آلوئولر در موارد کمتری مشاهده میشود.
درگیری دستگاه گوارش
CMV گوارشی ممکن است موضعی یا منتشر باشد و تقريباً منحصر به میزبان های مبتلا به ضعف ایمنی است. کولیت شایع ترین تظاهر بالینی در دریافت کنندگان پیوند می باشد.
زخمهای مری، معده و روده باریک یا کولون ممکن است موجب خونریزی یا سوراخ شدگی شوند. عفونت ویروس CMV ممکن است باعث عود کولیت اولسرو زمینه ای گردد. هپاتیت به طور شایع، خصوصا پس از پیوند کبد رخ می دهد و کله سیستیت بدون سنگ همراه با ویروس CMV و التهاب آدرنال نیز گزارش شده اند.
در بیماران دچار ضعف ایمنی، CMV می تواند باعث ایجاد پلی رادیکولوپاتی پیشرونده تحت حاد گردد، که اگر تشخیص و درمان قاطع صورت گیرد، در اغلب موارد برگشت پذیر است.
تشخيص سیتومگالوویروس

تشخیص عفونت CMV معمولاً تنها براساس زمینه ی بالینی نمی تواند قابل اطمینان باشد. جداسازی ویروس یا شناسایی آنتی ژن های ویروس CMV یا DNAی آن از نمونه های بالینی مناسب روش های تشخیصی هستند که ترجیح داده می شوند.
رایج ترین روش شناسایی، سنجش کمی اسید نوکلئیک (CMV (QNAT با کمک تکنولوژی واکنش زنجیره ی پلی مراز (PCR) می باشد، برای این کار می توان از خون یا سایر نمونه ها استفاده کرد؛ برخی مراکز از آزمایش آنتی ژنی ویروس CMV استفاده می کنند، که نوعی آزمایش ایمونوفلورسانس برای ردیابی آنتی ژنهای (CMV (PP65 در لکوسیت های خون محیطی می باشد. چنین آزمایشاتی می توانند چندین روز زودتر از روش های کشت نتیجه ی مثبت را نشان دهند.
تفاوتهای قابل توجهی در بین آزمایش ها و آزمایشگاه ها هست؛ یک استاندارد سنجش بین المللی تازه باید به کاهش اختلاف در نتایج PCR کمک کند.
جداسازی ویروس از ادرار یا بزاق به تنهایی عفونت حاد را مسجل نمیکند؛ زیرا که دفع ویروس از این قسمت ها ممکن است برای ماه ها یا سال ها پس از بیماری ادامه داشته باشد. شناسایی ویرمی CMV عامل پیش بینی کننده بهتری برای عفونت حاد میباشد.
افزایش سطح آنتی بادی IgG عليه CMV ممکن است تا ۴ هفته پس از عفونت اولیه قابل ردیایی نباشد و شناسایی IgM اختصاصی CMV گاهی اوقات در تشخیص عفونت اخیر یا فعال مفید است. فاکتورهای روماتوئیدی درحال گردش به طور معمول سبب به دست آمـدن جـواب مثبت کاذب از تست IgM می شوند. سرولوژی به ویژه برای پیش بینی عفونت و بیماری ناشی از CMV در دریافت کنندگان پیوند مفید میباشد.
درمان ویروس CMV
درمان های ضد ویروسی اغلب درمان های جدیدی هستند و روز به روز راه ها و داروهای جدیدی برای درمان ویروس های مختلف تولید و عرضه میشود. در زیر مهم ترین داروها در درمان سیتومگالوویروس را معرفی کرده ایم.
گانسیکلوویر
گانسیکلوویر که یک مشتق گـوانـوزینی است، به طور مشخصی نسبت به آسیکلوویر در درمان سیتومگالویروس مفید تر است.مطالعات بالینی متعدد صورت گرفته روی مبتلایان به ایدز که جهت درمان رتینیت یا کولیت ناشی از ویروس CMV گانسیکلوویر دریافت کرده اند، میزان پاسخ را ۷۰ تا ۹۰٪ نشان داده اند. در عفونت های شدید (مثل پنومونی CMV در دریافت کنندگان پیوند مغز استخوان) تجویز گانسیکلوویر اغلب به همراه ایمونوگلوبولین CMV است.
گانسیکلوویر پیش گیری کننده یا مهارکننده، ممکن است در افراد دریافت کننده پیوند مغزاستخوان یا پیوند اعضایی که در معرض خطر بالایی هستند، مفید باشد (به طور مثال افرادی که قبل از پیوند سرم مثبت هستند).
والگانسیکلوویز
والگانسیکلوویر پیش داروی خوراکی است که به سرعت در بافت های روده و کبد بـه گـانسیکلوویر متابولیزه می شود. تقریباً ۷۰-۶۰ درصد دوز خوراکی والگانسیکلوویر جذب می گردد. به نظر می رسد والگانسیکلوویر در رژیم های درمانی اولیه و نگهدارنده در درمان ویروس CMV به اندازه ی گانسیکلوویر مؤثر می باشد، به علاوه مصرف خوراکی و راحتی دارد. همچنین عوارض جانبی و میزان مقاومت دارویی در هر دو مشابه است.
درمان با گانسیکلوویر و والگانسیکلوویر برای بیماری CMV شامل یک دوره اولیه ۱۴ تا ۲۱ روزه می باشد (۵mg به ازای هر کیلوگرم وزن بدن به صورت وریدی ۲ بار در روز برای گانسیکلوویر یا mg ۹۰۰ خوراکی دو بار در روز در مورد والگانسیکلوویر) که گاهی به دنبال آن رژیم نگهدارنده تجویز می گردد. (به طور مثال، والگانسیکلوویر mg ۹۰۰ در روز).
فوسکارنت
فوسکارنت (سدیم فوسفونوفورمات) DNA پلی مراز ویروسی را مهار می کند. از آنجایی که این دارو برای فعالیت نیازی به فسفورپلاسیون ندارد، علیه نمونه های CMV مقاوم به گانسیکلویر نیز مؤثر است. فوسکارنت کمتر از گانسیکلوویر تحمل می شود و سبب مسمومیت های قابل توجهی از قبیل اختلال عمل کلیه ها، هیپومنیزیمی، هیپوکالمی، هیپوکلسمی، زخم های تناسلی، سوزش ادرار، تهوع و پارستزی می شود. دوز اولیه برای شروع mg ۶۰ به ازای هر کیلوگرم وزن بدن هر ۸ ساعت به مدت ۲ هفته است، هرچند mg ۹۰ به ازای هر کیلوگرم وزن بدن هر ۱۲ ساعت نیز به همان میزان مؤثر است و سمیت بیشتری ندارد. دوز نگهدارنده، انفوزیون mg ۹۰-۱۲۰ به ازای هر کیلوگرم وزن بدن در روز است.
سیدوفوویر
سیدوفوویر یک آنالوگ نوکلئوتیدی با نیمه عمر داخل سلولی طولانی می باشد که این نیمه عمر طولانی تجویز متناوب دارو را به صورت وریدی امکان پذیر میکند. رژیم اولیه به صورت ۵mg به ازای هر کیلوگرم وزن بدن در هر هفته به مدت ۲ هفته و به دنبال آن دوز نگهدارنده ۳ تا ۵ میلیگرم به ازای هر کیلوگرم وزن بدن هر ۲ هفته میباشد. سیدوفوویر می تواند سمیت کلیوی شدیدی ایجاد کند، این عارضه وابسته به دوز می باشد و سبب آسیب توبول پروگزیمال می شود؛ هر چند این واکنش های جانبی را می توان با استفاده از پروبنیسید و تزریق سرم نمکی تخفیف داد. سیدوفوویر به طور اولیه علیه ویروس مقاوم به گانسیکلوویر استفاده می شود.
پیشگیری از ویروس CMV
پیشگیری از ویروس CMV در دریافت کنندگان پیوند عضو و پیوند سلول های بنیادی خون ساز معمولاً مبتنی بر یکی از دو روش ذیل است: پروفیلاکسی فراگیر یا درمان پیشگیرانه.
در پروفیلاکسی فراگیر، داروهای ضد ویروس بـرای مـدت مشخصی (به طور معمول ۳ یا ۶ ماه) مصرف می شوند. یک کارآزمایی بالینی نشان داد که هنگامی که یک شخص سرم منفی از فرد سرم مثبتی پیوند دریافت میکند، پروفیلاکسی در صورت استفاده به مدت ۲۰۰ روز نسبت به ۱۰۰ روز، در پیشگیری اثر بیشتری دارد.
در درمان پیشگیرانه بیماران به طور هفتگی برای ویرمی ناشی از ویروس CMV پایش می شوند، و هنگامی که ویرمی یافت شود درمان آنتی ویروسی شـروع می شود.
نوعی واکسن از گلیکوپروتئین B ویروس CMV همراه با MF59 به عنوان ادجوانت در کاهش ریسک و مدت زمان ویرمی در هر دو گروه سرم مثبت و سرم منفی از میان دریافت کنندگان پیوند کلیه که در معرض خطر عفونت CMV بـــودند، مفيد واقـع شـد.


سلام برادرم تالاسمی داشت ۴۰ روز از پیوندش میگذره ۲۰ روز بعدش اسهال شد و متوجه شدیم cmvداره و به شدت بی اشتها و بی حال است ایا با مصرف دارو ها حالش خوب میشه چقدر احتمال داره خدایی نکرده از دستش بدیم خیلی میترسیم لطفا جواب بدین
سلام این ویروس اغلب موارد خودمحدود شونده است و مشکل جدی ایجاد نمیکند. اما در شرایطی مانند بیمار شما که به علت دریافت پیوند و داروهای ضعیف کننده سیستم ایمنی (که پیوند پس زده نشود) ممکن است مشکلاتی را ایجاد کند. درمان را تحت نظر پزشک معالج پیگیری کنید.
سلام ببخشید من این آزمایش رو دادم و cmv igg و hsv igg و rubella igg مثبت شدن ولی Igg هاشون همه منفی شدن من دختر مجردی هستم که تا حالا هیچگونه رابطه جنسی نداشتم با وجود مثبت شدن این آزمایشات خیلی نگران شدم چون در شرف ازدواجم میشه لطفا راهنمایی کنید
ضمنا من سابقه تبخال فقط در ناحیه چانه داشتم و کلا در خانواده ما همه تبخال دهانی دارند. و همچنین سابقه تورم غدد لنفاوی زیر گردن هم دارم
سلام مشکلی ندارد، اغلب افراد در طول زندگی به این ویروس مبتلا میشوند
ببخشید موردی که نوشتم igg ها همه منفی شدن رو اشتباه نوشتم
Igg ها همه منفی شدن
Igm