ویروس اپشتین بار یا EBV یکی از ویروس های شایع است که افراد زیادی را در طول عمر مبتلا میکند. میتوان گفت تقریبا تمامی افراد با این ویروس مواجه میشوند و در بعضی از آن ها بیماری ناشی از این ویروس ایجاد میشود و بعضی دیگر بدون علامت باقی میمانند. در این مطلب از سری مطالب ویروس شناسی و مطالب طب عفونی در سایت سلامتانه قصد داریم به معرفی کامل این ویروس از دیدگاه بالینی بپردازیم.
لیست عناوین این مطلب
ویروس اپشتین بار چیست؟
ویروس اپشتاین بار یا ویروس EBV عامل منونوکلئوز عفونی (IM) هـتروفيل مثبت است که با تب، گلودرد، لنفادنوپاتی و لنفوسیتوز آتیپیک مشخص می شود. EBV همچنین با چندین تومور در انسان شامل کارسینوم نازوفارنکس و معده، لنفوم بورکیت، بیماری هوچکین و لنفوم سلول B (در بیماران مبتلا به ضعف ایمنی) ارتباط دارد. این ویروس، جزو خانواده هرپس ویروسها است. دو گونه EBV که در طبیعت انتشار گسترده ای دارند توسط روشهای سرولوژیک معمول قابل تمایز نمیباشند.
اپیدمیولوژی
عفونتهای ویروس EBV در سراسر دنیا رخ می دهند. بیشترین شیوع آنها در اوایل کودکی می باشد، و پیک دوم در اواخر نوجوانی است. تـا سـن بزرگسالی بیش از ۹۰٪ افراد به این ویروس آلوده شده اند و دارای آنتی بادیهای ضدویروس هستند.
منونوکلئوز عفونی معمولا بیماری بالغین جوان است. در گروههای پایین از نظر اجتماعی اقتصادی و در جوامعی که استانداردهای بهداشتی پایین تری دارند (مانند کشورهای در حال توسعه)، ویروس اپشتین بار بچه ها را در سنین پایین تری مبتلا می کند و بیماری مونونوکلئوز عفونی شایع نیست.
در مناطقی که از استاندارد بهداشتی بالاتری برخوردارند عفونت با ویروس EBV اغلب تا دوران بزرگسالی به تأخیر می افتد و بیماری مونونوکلئوز عفونی شایع تر است.
نحوه انتقال ویروس EBV
ویروس اپشتین بار از طریق تماس با ترشحات دهانی انتقال می یابد. انتقال ویروس غالباً از بالغین بدون علامت به شیرخواران و بین نوجوانان از طریق انتقال بزاق در طی بوسیدن صورت می گیرد. انتقال ویروس EBV از طریق تماس های کمتر دوستانه نادر است. ویروس اپشتین بار از طریق انتقال خون و پیوند مغزاستخوان نیز منتقل شده است.
بیش از ۹۰٪ افرادی که از نظر سرمی مثبت هستند اما علامتی ندارند، ویروس را از طریق ترشحات اوروفارنکس دفع میکنند. دفع ویروس در بین افراد با ضعف ایمنی و آنهایی که بیماری مونونوکلئوز عفونی دارند، بیشتر است.
بیماری زایی ویروس اپشتین بار
ویروس EBV توسط ترشحات بزاقی انتقال می یابد. ویروس اپیتلیوم اوروفارنکس و غدد بزاقی را آلوده کرده و از طریق این سلولها دفع می شود. درحالی که لنفوسیتهای B ممکن است پس از تماس با سلولهای اپی تلیال آلوده شوند، مطالعات نشان داده انـد کـه لنفوسیتهای موجود در کریپتهای لوزه ها می توانند مستقیماً آلوده شوند. سپس ویروس از طریق جریان خون منتشر می شود.
تکثیر و رشد سلولهای B آلوده به ویروس اپشتین بار به همراه سلولهای T فعال سبب بزرگی نسوج لنفاوی در حین بیماری مونونوکلئوز عفونی هتروفیل مثبت می شود. فعالیت پلی کلونال لنفوسیتهای B منجر به تولید آنتی بادی ها عـليه سلول میزبان و پروتئینهای ویروسی میشود. در طی فاز حاد بیماری مونونوکلئوز عفونی، از هر ۱۰۰ سلول B در خون محیطی حداکثر یکی به EBV آلوده است؛ در حالی که پس از بهبود، این میزان به ۵۰ – ۱ سلول در هر یک میلیون سلول B می رسد.
در حین – ابتلا به IM، نسبت سلولهای CD4+/CD8+ T معکوس می شود. درصد سلولهای CD4+ T کاهش می یابد، در حالی که تجمع کلوتال وسیعی از سلولهای CD8+ T یافت می شود. سلولهای B حافظه ای مخزن EBV در بدن هستند، نه سلولهای اپی تلیال.
سلولهای B تغییر شکل یافته با ویروس EBV ایمونوگلوبولین ترشح می کنند؛ فقط درصد کمی از این سلولها ویروس تولید میکنند. در کنترل عفونت EBV ایمنی سلولی مهم تر از ایمنی هومورال می باشد. در فاز اولیه عفونت، سلول های T سرکوبگر ، سلولهای کشنده طبیعی و سلولهای T سیتوتوکسیک غیراختصاصی در کنترل تکثیر سلولهای B آلوده به ویروس EBV مـؤتـرانـد.
علائم ابتلا به ویروس اپشتین بار
اکثر عفونتهای ویروس اپشتین بار در شیرخواران و اطفال بدون علامت بوده و یا به صورت فارنژیت خفیف همراه با تونسیلیت یا بدون آن تظاهر میکنند. برعکس در بالغين حدود ۷۵٪ عفونتها به صورت بیماری مونونوکلئوز عفونی بروز می کنند. بیماری IM در افراد مسن اغلب با علایم غیراختصاصی مانند تب طول کشیده، خستگی، درد عضلانی و ناخوشی بروز می کند. برعکس، در ایـن افـراد فارنژیت، لنفادنوپاتی، اسپلنومگالی و لنفوسیتهای آتیپیک نسبتا نادر است.
دوره کمون منونوکلئوز عفونی ناشی از اپشتین بار (IM) در بالغين جـوان حدود ۴ تا ۶ هفته است. علائم پیش درآمـد ایـن بیماری عبارت اند از خستگی، بی حالی و درد عضلانی که ممکن است ۱ تا ۲ هفته قبل از بروز تب، گلودرد و لنفادنوپاتی، بروز نمایند.
تب معمولاً خفیف بوده و شایع ترین زمان آن طی دو هفته اول بیماری است؛ با این وجود ممکن است تا بیش از یک ماه نیز طول بکشد. بیشترین میزان لنفادنوپاتی و فارنزیت در طی ۲ هفته اول بیماری است، درحالیکه اسپلنومگالی در هفته دوم و سوم بیشتر دیده می شود.
لنفادنوپاتی اکثراً در زنجیره خلفی گردن اتفاق می افتد ولی ممکن است ژنرالیزه نیز باشد. غدد لنفاوی بزرگ شده اغلب در لمس حساس و قرینه هستند ولی در جای خود چسبندگی ندارند.
فارنژیت که اغلب بارزترین علامت است، ممکن است با بزرگی لوزه ها همراه با اگزودایی که سبیه اگزودای فارنژیت استرپتوکوکی است، همراه باشد.
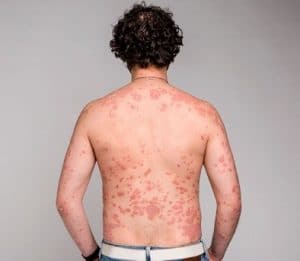
در حدود ٪۵ بیماران راش های پاپولر یا موربیلی فرم (سرخک مانند) نیز دیده می شوند که این راشها معمولا روی اندام ها و تنه ایجاد می شوند. در بسیاری از بیمارانی که با آمپی سیلین درمان میشوند، راشهای ماکولر بوجود می آید؛ این راشها نشانگر حساسیت بعدی به پنی سیلین نمیباشند.
اریتم نودوزوم و اریتم مولتی فرم نیز دیده شده اند.
شدت بیماری با سطح سلولهای CD8+ T و DNA ویروس ایشتاین بار در خون ارتباط دارد. در بسیاری از بیماران علائم ۲ تا ۴ هفته طول میکشد، اما تقریباً ۱۰٪ بیماران خستگی دارند که ۶ ماه یا بیشتر طول میکشد.
تشخیص EBV
تشخیص EBV بر مبنای علائم بالینی که در بالا ذکر شد و یافته های آزمایشگاهی استوار است. در یافته های آزمایشگاهی EBV تعداد گلبولهای سفید معمولاً افزایش یافته و در طی هفته دوم یا سوم بیماری به حداکثر خود (بین ۱۰ هزار تا ۲۰ هزار در میکرولیتر) می رسد.
لنفوسيتوز معمولاً قابل توجه است که بیش از ۱۰٪ آن را لنفوسیتهای آتیپیک تشکیل می دهند. سلولهای نامبرده لنفوسیتهای بزرگ شده ای هستند که سیتوپلاسم زیاد، واکوئل و غشای سلولی کنگره ای دارند. ســـــــلولهای +CD8 در بین لنفوسیتهای آتیپیک فراوان ترند.
نوتروپنی و ترمبوسیتوپنی خفیف در خلال مـاه اول بیماری شایع است.
عملکرد کبدی در بیش از ۹۰٪ بیماران غیر طبیعی است. سطح سرمي الكالين فسفاتار و آمینوترانسفرازها کمی افزایش دارد. در حدود ۴۰٪ موارد غلطت سرمی بیلی روبین افزایش می یابد.
آزمون های تشخیصی
آزمونهای سرولوژیک آزمـون هتروفیل برای تشخیص IM در بچه ها و بالغین بـه کـار می رود. در این تست سرم انسانی توسط کلیه ی خوکچه ی هندی جذب می شود و سپس تیتر هتروفيل بـراسـاس بیشترین رقتی که بتواند گلبولهای قرمز گوسفند، اسب یا گاو را آگلوتینه کند تعیین می شود. آنتی بادی هتروفیل با پروتئینهای EBV واکنش نمی دهد.
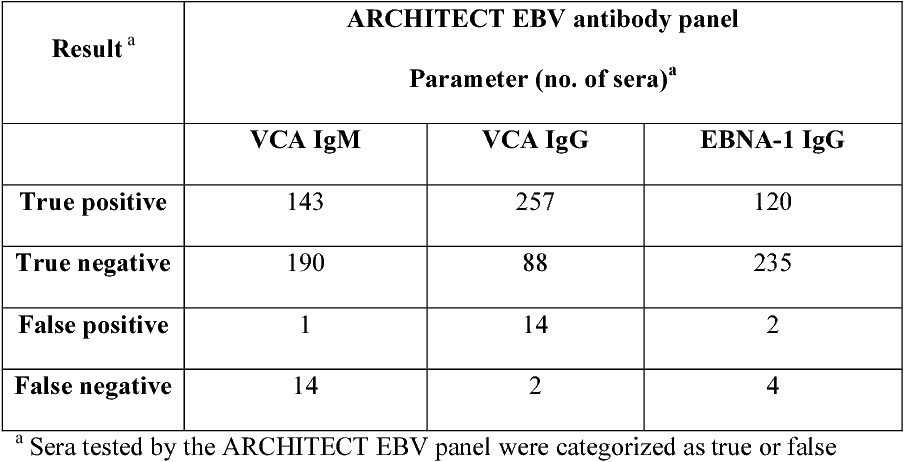
آزمایش مونواسپات که به طور تجاری در دسترس است، برای اندازه گیری آنتی بادیهای هتروفیل تا حدی حساس تر از آزمایش کلاسیک هتروفیل است. آزمایش مونواسپات در مقایسه با سرولوژی اختصاصی EBV دارای حساسیت حدود ٪۷۵ و ویژگی حدود ۹۰٪ است.
آزمون های سرولوژیک تشخیص ویروس اپشتین بار
از آزمایش آنتی بادی اختصاصی EBV در بیمارانی که مشکوک به عفونت حاد ویروس EBV بوده ولی آنتی بادیهای هتروفیل را ندارند و همچنین در بیمارانی که دچار عفونتهای غیر معمول هستند، استفاده می شود. در شروع بیماری تیتر آنتی بادیهای IgM و IgG ضد آنتی ژن کپسول ویروسی (VCA) در سرم بیش از ۹۰٪ بیماران بالا می رود. آنتی بادی IgM بر ضد VCA بعلت اینکه تیتر آن فقط در طول دو تا سه ماه اول بیماری بالا می رود برای تشخیص منونوکلئوز عفونی حاد مفید است؛ در مقابل آنتی بادی IgG ضد VCA به طور معمول در تشخیص IM کمک کننده نیست و معمولا برای ارزیابی تماس قبلی با EBV کاربرد دارد، چون در تمام عمر در خون باقی می ماند.
آنتی بادی های ضد EBNA نسبتا با تأخیر قابل شناسایی می شوند (۳ تا ۶ هفته پس از شروع علائم). این آنتی بادیها تقریباً در تمامی موارد عفونت EBV حاد دیده میشوند و در تمام طول عمر بیمار باقی می مانند. ممکن است در افراد دچار نقص سیستم ایمنی و آنهایی که به عفونت EBV مزمن فعال مبتلا هستند این آنتی بادی ها وجود نداشته باشد ممکن است تیتر سایر آنتی بادیها نیز در IM افزایش یابد؛ با این حال این افزایش، ارزش کمتری در تشخیص بیماری دارد.
PCR
از واکنش زنجیره ای پلی مراز (PCR) برای یافتن DNA ویروس ایشتاین بار در CSF برخی از بیماران مبتلا به ایدز دارای لنفوم و نیز جهت اندازه گیری میزان DNA ویروس در خون بیماران مبتلا به بیماریهای لنفوپرولیفراتیو استفاده شده است. در صورتی که مطالعات سرولوژیک با نتایج مبهمی همراه باشند، میزان بالای DNA EBV در خون طی چند روز تا چند هفته بعد از شروع IM، کمک کننده است. کشت ویروس از ترشحات حلق یا خون برای تشخیص بیماری حاد مفيد نیست زیرا EBV معمولاً در اروفارنکس (حلق دهانی) و سلولهای B افراد آلوده بـرای تـمـام مـدت عـمـر بـاقي میماند.
عوارض ویروس اپشتین بار
دیدیم که ویروس EBV در سلول های B منتشر میشود و میتواند تقریبا به هرجای بدن نفوذکند بنابراین در صورت عدم درمان یا ضعف سیستم ایمنی ممکن است عوارض مختلفی ایجاد شود. اکثر موارد بیماری مونونوکلئوز عفونی خودبخود بهبود می یابند. مرگ در اثر ابتلا به ویروس اپشتین بار خیلی نادر بوده و در صورت وقوع بیشتر بـه عـلـت عـوارض سیستم عصبی مرکزی (CNS)، پارگی طحال، انسداد راههای هوایی فوقانی یا عفونت ثانویه باکتریایی است.
عوارض عصبی
معمولاً عوارض CNS در خلال ۲ هفته اول عفونت با ویروس EBV بروز میکند؛ در برخی بیماران، خصوصاً بچه ها، ایـن عوارض تنها تظاهرات بالینی IM هستند.
آنتی بادی های هتروفیل و لنفوسیتهای آتیپیک ممکن است وجود نداشته باشند. مننژیت و انسفالیت شایع ترین اختلالات عصبی این بیماری هستند که ممکن است با سردرد، مننژیسم یا آتاکسی مخچه ای تظاهر نمایند.
همی پلژی حاد و سایکوز نیز گزارش شده است. مایع مغزی نخاعی (CSF) عمدتاً حاوی لنفوسیت است که گاهی لنفوسیت آتیپیک نیز در میان آنان دیده می شود. بسیاری از بیماران بدون باقی ماندن عوارض عصبی بهبود می یابند.
عفونت حاد با ویروس EBV با فلج اعصاب مغزی (خصوصاً عصب ۷)، سندرم گیلن باره، میلیت عرضی حاد و نوریت محیطی همراه است.
عوارض خونی ویروس اپشتین بار
در نزدیک به ۲٪ از موارد، آنمی همولیتیک اتوایمیون در طی ۲ هفته اول رخ می دهد. در بیشتر موارد آنمی كومبس مثبت است و آگلوتینین های سرد معطوف به آنتی ژن گلبول قرمز خون میباشند. اغلب بیماران مبتلا به همولیز، انمی خفیفی دارند که یک تا دو ماه طول میکشد، اما برخی بیماران به بیماری شدید همراه با هموگلوبینوری و زردی مبتلا می شوند.
پاسخهای غیراختصاصی آنتی بادی همچنین ممکن است شامل فاکتور روماتوئیدی، آنتی بادیهای ضـدهسته ای، آنتی بادیهای ضـد عضلات صـاف، آنتی بادیهای ضدپلاکت و کرایوگلوبینها نیز گردد.
عوارض سیستم لنفی
پارگی طحال در کمتر از ٪۰/۵ بیماران دیده می شود. پارگی طحال در میان مردان شایع تر از زنان است و ممکن است به صورت درد شکم، درد راجعه شانه و یا اختلالات همودینامیک تظاهر نماید.
هیپرتروفی نسوج لنفوئید در لوزه ها و آدنوئیدها می تواند منجر به انسداد راههای هوایی فوقانی شود. التهاب و آدم ابی گلوت، حلق و یا زبان کوچک نیز قادرند موجب انسداد شوند. در تقریبا ۱۰٪ از بیماران مبتلا به IM، پس از بهبودی گلودرد اولیـه، فارنزیت استرپتوکوکی ایجاد میشود.
عوارض دیگر
عوارض نادر دیگری که همراه عفونت حاد EBV دیده می شوند عبارت اند از:
- هپاتیت (که ممکن است فولمینانت یا برق آسا باشد)
- میوکاردیت یا پریکاردیت
- پنومونی همراه با پلورال افیوژن
- نفریت بینابینی
- زخم های تناسلی
- واسکولیت
بیماریهای لنفوپرولیفراتیو ناشی از ویروس EBV در افرادی که نقص ایمنی مادرزادی یا اکتسابی دارند، شامل افراد مبتلا به نقص ایمنی ترکیبی شدید یا ایدز، دریافت کنندگان پیوند عضو یا مغز استخوانی که داروهای سرکوب کننده ی ایمنی (به خصوص سیکلوسپورین) نیز دریافت میکنند، شرح داده شده است.
لکوپلاکی مویی دهانی از تظاهرات زودرس عفونت با ویروس HIV در بالغین است. اکثر بیماران با ضایعات برجسته سفید کنگره ای روی زبان (و گاهی روی مخاط دهان)، که حاوی EBV DNA است، مراجعه میکنند. بچه هایی که با ویروس HIV آلوده شده اند ممکن است دچار پنومونی بینابینی لنفوئید شوند؛ DNA ویروس اپشتاین بار اکثرا در بافت ریـه ایـن افـراد یافت می شود.
خستگی مزمن
در بیمارانی که سندرم خستگی مزمن دارند، ممکن است تیتر آنتی بادی ضد EBV افزایش یافته باشد ولی تفاوت زیادی با تیتر بالغين سالمی که از نظر EBV سرم مثبت هستند، ندارد. با این که بعضی بیماران برای هفتهها یا ماهها پس از IM خستگی و بی حالی دارند، عفونت EBV باقی مانده علت سندرم خستگی مزمن نیست. عفونت فعال مزمن با EBV خیلی نادر بوده و با سندرم خستگی مزمن تفاوت دارد. بیماری این افراد بیش از ۶ ماه طول کشیده و مقادیر EBV DNA در خون فرد و تیتر آنتی بادی ضد EBV آنها مشخصا افزایش یافته است و شواهد گرفتاری سایر اعضا مانند هیاتواسپلنومگالی، لنفادنوپاتی، پنومونیت، یووئیت یا بیماریهای عصبی، در آنها به چشم می خورد.
بدخیمی های ناشی از ویروس EBV
ویروس اپشتین بار با سرطان ها و بدخیمی های مختلفی در ارتباط است و میتواند استعداد فرد را برای ابتلا به این بدخیمی ها افزایش دهد یا اینکه خود به طور مستقیم باعث ابتلای فرد به این بدخیمی ها شود.
لنفوم بورکیت
ویروس اپشتین بار با بدخیمی های گوناگون مرتبط است. حدود ۱۵٪ موارد لنفوم بورکیت در آمریکا و ۹۰٪ موارد آن در آفریقا همراه با EBV هستند. بیماران آفریقایی مبتلا به لنفوم بورکیت سطح بالایی از آنتی بادی ضد EBV دارند و بافت توموری آنها معمولا دارای DNAی ویروسی است.
عفونت مالاریا در بیماران آفریقایی ممکن است باعث نقص ایمنی سلولی در برابر EBV شده و موجب فعالیت پلی کلونال سلولهای B و تکثیر سلولهای B آلوده به EBV شود. این تغییرات باعث افزایش تکثیر سلولهای B همراه با افزایش DNA ویروس ایشتاین بار در جریان خون شده که در نتیجه احتمال جابجایی c-me را که نشانه بارز لنقوم بورکیت است، افزایش دهد. لنفوم بوركيت حاوی EBV در بیماران مبتلا به ایدز نیز رخ می دهد.
کارسینوم آناپلاستیک نازوفارنکس
در همه موارد کارسینوم آناپلاستیک نازوفارنکس، همراه با EBV است و در جنوب چین شایع میباشد؛ نسوج گرفتار حاوی DNA ویروسی و آنتی ژنها هستند. بیماران مبتلا به کارسینوم نازوفارنکس اغلب دارای تیتر افزایش یافته آنتی بادی علیه EBV هستند. میزان بالای DNA پلاسمایی EBV قبل از درمان یا میزان قابل کشف پس از پرتودرمانی با میزان بقای کلی و بقای بدون عود کمتری در مبتلایان به کارسینوم نازوفارنکس همراه است.
کارسینوم معده
در سراسر جهان، شایع ترین بدخیمی مرتبط با EBV کارسینوم معده است. حدود ۹٪ این تومورها EBV مثبت هستند.
لنفوم هوچکین و غیرهوچکین
EBV با بیماری هوچکین خصوصاً نوع مخلوط سلولی ارتباط دارد. بیماران مبتلا به هوچکین اغلب دارای تیتر افزایش یافته آنتی بادی بر ضد ویروس EBV هستند. در تقریباً نیمی از موارد در ایالات متحده، DNA و آنتی ژن ویروسی در سلولهای رید – اشترنبرگ دیده می شوند. خطر بیماری هوچکین مرتبط با ویروس EBV بطور چشمگیری در بالغین جوانی که مبتلا به IM سرم مثبت EBV هستند، تا چند سال بعد، به شدت بیشتر است.
حدود ۵۰٪ از لنفوم های غیرهوچکینی در بیماران مبتلا به ایدز از نظر EBV مثبت هستند.
درمان ویروس اپشتین بار
درمان مونونوکلئوز عفونی ناشی از ویروس اپشتین بار شامل درمان حمایتی با استفاده از استراحت و مسکن است. برای کاهش احتمال پارگی طحال بایستی از فعالیت شدید فیزیکی در طول ماه اول اجتناب نمود. اگر پارگی طحال رخ دهد، غالباً می بایست با خارج نمودنطحال آن را درمان کرد.
برای بیماران مبتلا به IM بدون عارضه استفاده از گلوکوکورتیکوئید اندیکاسیون ندارد و در حقیقت ممکن است باعث اضافه شدن عفونت باکتریایی ثانویه شود. پردنیزون (به میزان mg ۴۰-۶۰ در روز برای ۲ الی ۳ روز با قطع تدریجی در طی یک تا ۲ هفته) در بیماران مبتلا به هیپرتروفی شدید لوزه ها برای جلوگیری از انسداد راههای هوایی، در بیماران مبتلا به آنمی همولیتیک اتوایمیون، جهت هموفاگوسیتوز لنفوسیتوز و در بیماران مبتلا به ترومبوسیتوپنی شدید استفاده می شود.
همچنین گلوکوکورتیکوئیدها را می توان در تعداد محدودی از بیماران دچار ضعف شدید و تب و در بیماران مبتلا به گرفتاری CNS یا گرفتاری قلبی شدید تجویز نمود. آسیکلوویر اثرات بالینی قابل توجهی بر روی IM در آزمایشات کنترل شده نداشته است.
در یک مطالعه ترکیب آسیکلوویر و پردنیزون اثر قابل توجهی در کاهش مدت علائم IM نداشته است. آسیکلوویر با دوز ۴۰۰ ۸۰۰ میلیگرم در روز برای درمان لوکوپلاکی مویی دهان (علیرغم عودهای شایع) مفید بوده است.

عالی بود ممنون از وقت و انرژی که گذاشتید
خواهش میکنم. موفق باشید