لوسمی میلوئید مزمن یا CML (Chronic myelogenous leukemia) یک اختلال سلول بنیادی هماتوپوئتیک کلونال است. این بیماری به علت محصول ژنی BCR-ABL1 (یک تیروزین کیناز فعال سرشتی) ایجاد می شود و از جابجایی متعادل دوجانبه بین بازوهای بلند کروموزوم ۹ و ۲۲ منشأ میگیرد t(9:22) و از نظر سیتوژنتیک به عنوان کروموزوم فيلادلفيا مشخص می گردد. در صورت عدم درمان، سیر لوسمی میلوئید مزمن ممکن است بای فازیک تا تری فازیک باشد، با یک فاز مزمن یا نهفته زودرس، که به دنبال آن یک فاز تسریع شده و فاز بلاستیک نهایی ایجاد می گردد. در این مطلب از آرشیو بیماری های خون به بررسی لوسمی میلوئید مزمن میپردازیم.
لیست عناوین این مطلب
اپیدمیولوژی
لوسمی میلوئید مزمن ۱۵ درصد تمام موارد لوسمی را در بر می گیرد. برتری خفیف مرد نسبت به زن (۱/۶ به ۱) وجود دارد. متوسط سن در زمان تشخیص ۵۵- ۶۵ سال است. CML در کودکان ناشایع است و تنها ۳ درصد بیماران مبتلا به لوسمی میلوئید مزمن جوان تر از ۲۰ سال هستند.
بروز CML با افزایش سن به آهستگی، زیاد می شود و پس از سن ۵۰-۴۰ سال افزایش بیشتری را دارد. بروز سالانه لوسمی میلوئید مزمن ۱/۵ مورد در هر ۱۰۰ هزار نفر است. در ایالات متحده این میزان ۵۰۰۰-۴۵۰۰ مورد جدید در هر سال است. بروز لوسمی میلوئید مزمن در طی دهه های گذشته تغییر نکرده است. با برون یابی، بروز سالانه جهانی CML حدود ۱۰۰ هزار مورد است.
با بقای متوسط ۶ ساله قبل از سال ۲۰۰۰، شیوع بیماری در ایالات متحده ۲۰,۰۰۰ تا ۳۰٫۰۰۰ مورد بود. با درمان TKI، مرگ و میر سالیانه از ۲۰-۱۰ درصد به حدود ۲ درصد کاهش یافته است.
علل لوسمی میلوئید مزمن
در لوسمی میلوئید مزمن همراهی خانوادگی وجود ندارد. خطر ایجاد CML در دوقلوهای مونوزیگوت یا بستگان بیمار افزایش نمی یابد. هیچ عامل مسببی مورد ظن نیست و هیچ ارتباطی بین مواجهه با بنزن، یا سموم دیگر، کودها، حشره کش ها یا ویروسها وجود ندارد.
لوسمی میلوئید مزمن یک لوسمی ثانویه شایع به دنبال درمان دیگر سرطان ها با عوامل الکیلان و یا پرتوتابی نیست، مواجهه با پرتوتابی یونیزان (مانند وقایع هسته ای، درمان رادیاسیون برای اسپوندیلیت انکلیوزان با سرطان سرویکس) خطر لوسمی میلوئید مزمن را افزایش داده است که حداکثر آن در ۵-۱۰ سال بعد از مواجهه و وابسته به دوز است.
زمان متوسط ایجاد CML در میان باقیماندگان بمب هسته ای ۶/۳ سال بود. بعد از حادثه چرنوبیل، بروز CML افزایش نداشت که نشان داد تنها دوزهای بالای رادیاسیون می توانند موجب CML شوند. به علت محافظت کافی خطر لوسمی میلوئید مزمن در بیمارانی که در صنعت هسته ای کار می کنند یا میان رادیولوژیست ها در زمان های اخیر افزایش نمی یابد.
پاتوفیزیولوژی لوسمی میلوئید مزمن
t(9;22)(q34:q11.2) در بیش از ۹۰ درصـد مـوارد لوسمی میلوئید مزمن کلاسیک وجود دارد. این بیماری از جابجایی متعادل دوجانبه بین بازوهای بلند کروموزوم ۹ و ۲۲ حاصل می شود. در سلول های هما توپوئیتیک (میلوئید، اریتروئید، مگاکاریوسیت و منوسیت؛ و کمتر لنفوسیت های B بـالغ، بـه نـدرت لنفوسیت های T بالغ و نه سلول های استرومایی) حاضر است اما در دیگر سلول های بدن انسان وجود ندارد.
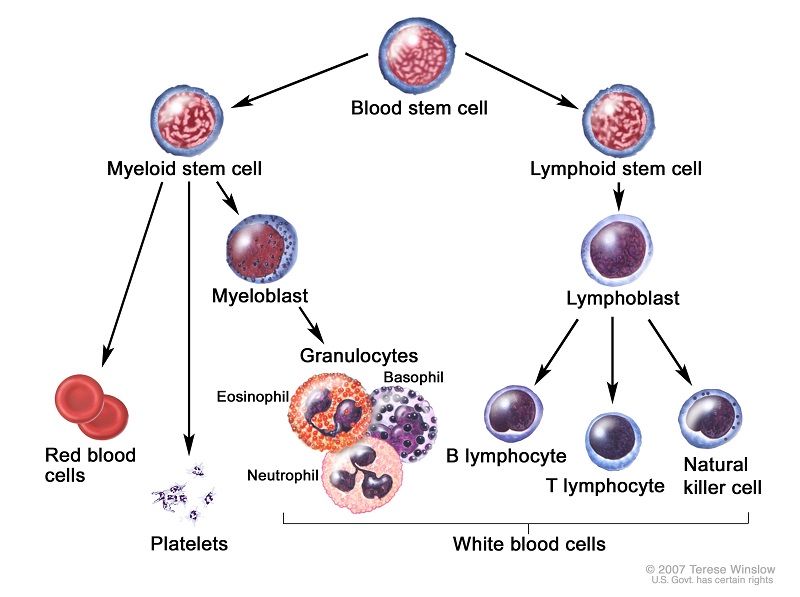
در نتیجه جابجایی، سکانس های DNA از انوژن سلولی ABL1 به منطقه گروهی نقطه شکست اصلی ژن (BCR) روی کروموروم ۲۲ جابجا می شوند و یک انکوژن هیبرید BCR-ABL1 را ایجاد می کنند. این ژن اتصالی، یک انکوپروتئین جدید را با وزن مولکولی ۲۱۰kDa کد می کند که به نام p210BCR-ABLI خوانده می شود این انکو پروتئین BCR-ABL1 فعالیت کیناز سرشتی را که منجر به تکثیر بیش از حد و کاهش آپوپتوز سلول های لوسمی میلوئید مزمن می شود بروز می دهد و در آنها رشد بیشتری را در مقابل رونوشت نرمال شان ایجاد می کند.
علائم لوسمی میلوئید مزمن
نشانه ها و علائم تظاهر یابنده در لوسمی میلوئید مزمن وابسته به دسترسی به اقدامات مراقبت سلامت شامل معاینه بالینی و تست های غربالگری است. در ایالات متحده، به علت دسترسی آسان به آزمون های بالینی و غربالگری، ۶۰-۵۰ درصد بیماران طی تست های معمول خونی تشخیص داده می شوند و در زمان تشخیص حداقل علائم را دارند مانند خستگی.
در مناطق جغرافیایی که دسترسی به مراقبت سلامت محدود تر است، اغلب، بیماران با بار بالای لوسمی میلوئید مزمن شامل اسپلنومگالی، آنمی و علائم مربوطه (درد شکم، کاهش وزن، خستگی) و نیز تواتر بالای CML پرخطر تظاهر می یابند.
بیشتر بیماران مبتلا به لوسمی میلوئید مزمن در فـاز مـزمن یا آهسته تظاهر می یابند. بسته به زمان تشخیص، بیماران اغلب بدون علامت هستند (اگر تشخیص حین تست های غربالگری مراقبت سلامت معلوم شده باشد). علائم شایع زمانی که تظاهر یابند، نشانه های آنمی و اسپلنومگالی هستند. این علامت ها ممکن است شامل خستگی، بی حالی، کاهش وزن یا سیری زودس و تروما یا درد left upper quadrant) LUQ) (ناشی از اسپلنومگالی) شود.
یافته های کمتر شایع عبارتند از:
- وقایع ترومبوتیک و انسداد وریدی (به علت لکوسیتوز یا ترومبوسیتوز شدید). این وقایع عبارتند از:
- پریاپیسم
- عوارض قلبی عروقی
- انفارکتوس میوکارد
- نرومبوز وریدی
- اختلالات بینایی
- تنگی نفس
- نارسایی تنفسی
- خواب آلودگی
- عـدم تعادل
- گیجی یا وقایع مغزی عروقی
- یافته های استعداد به خونریزی عبارتند از:
- خونریزی رتین
- خونریزی گوارشی و سایر خونریزی ها
- بیمارانی که با فاز پلاستیک با تسریع شده تظاهر می یابند یا بـه ایـن فـاز پیشرفت می کنند علائم اضافه تری دارند که عبارت است از:
- تب بدون توجیه
- کاهش وزن شدید
- خستگی شدید
- دردهای مفصل و استخوان
- وقایع ترومبوتیک و خونریزی دهنده
- عفونت ها
تشخیص
اسپلنومگالی شایع ترین یافته بالینی است که در ۲۰-۷۰ درصد بیماران بسته به تواتر غربالگری مراقبت سلامت دیده می شود. یافته های کمتر شایع عبارتند از:
- هپاتومگالی (۲۰-۱۰٪)
- لنفادنوپاتی (۱۰-۵٪)
- بیماری خارج مدولاری (ضایعات زیر پوستی و پوست)
یافته های دیگر، تظاهر عوارض بار بالای تومور هستند که در قبل توضیح داده شد (مثل خونریزی، مغزی عروقی، قلبی عروقی)، شمارش بالای بازوفیل ممکن است با تولید بیش از حد هیستامین همراه باشد و سبب ایجاد خارش، اسهال، گرگرفتگی و حتی زخم های گوارشی شود.
یافته های مغز استخوان و هماتولوژیک در لوسمی میلوئید مزمن
در CML درمان نشده، لکوسیتوز شایع است. خون محیطی نشان دهنده هماتوپوئز با شیفت به چپ با غلبه نوتروفیل ها و حضور باندها، میلوسیت ها و متامیلوسیت ها، پرومیلوسیت ها و بلاست ها (معمولا کمتر یا مساوی ۵ درصد) است.
بازوفیل ها و یا ائوزینوفیل ها به طور شایع افزایش می یابند. ترومبوسیتوز شایع است اما ترومبوسیتوپنی نادر بوده وقتی وجود داشته باشد پروگنوز بدتر، تسریع بیماری یا اتیولوژی غیر مرتبط را مطرح می کند.
آنمی در یک سوم بیماران وجود دارد. تغییرات دوره ای شمارش سلولی در ۲۵ درصد بیماران بدون درمان دیده می شود. اختلالات بیوشیمیایی شامل نمره الکالن فسفاتاز لکوسیتی پایین، و سطوح بالای ویتامین B12، اسید اوریک، لاکتیک دهیدروژناز و لیزوزیم می شود.
حضور لکوسیتوز پایدار و بدون توجیه، با یا بدون اسپلنومگالی باید باعث آنالیز سیتوژنتیک و بررسی مغز استخوان گردد. مغز استخوان، پرسلول است و هیپرپلازی شدید میلوئید و نسبت بالای میلوئید به اریتروئید ۲۰-۱۵ به ۱ دارد.
بلاستهای مغز استخوان ۵% یا کمتر هستند؛ زمانی که بالاتر باشند پروگنوز بدتری را به همراه دارند یا نشان دهنده تسریع بیماری هستند (اگر بیشتر یا مساوی ۱۵ درصد باشند). افزایش فیبروز رتیکولین شایع است،با درمان TKI، فیبروز رتیکولین در بیشتر بیماران برطرف می شود و نشانه ای از پروگنوز ضعیف نمی باشد. فیبروز کلاژن (رنگ آمیزی رایت – گیمسا) در زمان تشخیص نادر است.
یافته های مولکولی و سیتوژنتیک
تشخیص لوسمی میلوئید مزمن آسان و وابسته به تأیید (q34;q11.2)(22;9)t است که در بیشتر از ۹۰٪ موارد یافت می شود. این جابجایی به عنوان اختلال کروموزوم فیلادلفیا (در فیلادلفیا کشف شده است) شناخته می شود و در ابتدا به صورت کروموزوم کوتاه شده و بعد کروموزوم ۲۲ (-۲۲q) شناخته شد.
برخی بیماران لوسمی میلوئید مزمن ممکن است جابجایی پیچیده شامل ۳ جابجایی یا بیشتر داشته باشند که شامل کروموزوم های ۹ و ۲۲ و یک یا بیشتر کروموزوم دیگر شود. برخی دیگر ممکن است یک Ph پوشیده و مخفی (masked Ph) داشته باشد که جابجایی بین کروموزوم ۹ و کروموزوم غیر از ۲۲ را شامل شود. پروگنوز این بیماران و پاسخ آنها به درمان با TKI مشابه بیماران با کروموزوم فیلادلفیا است.
تکنیک هایی مانند FISH و PCR امروزه برای کمک به تشخیص لوسمی میلوئید مزمن استفاده می شوند. این روش ها رویکردهای حساس تری برای تخمین بار CML در بیماران تحت درمان با TKI هستند. آنها می توانند روی نمونه های محیطی انجام شوند و کمتر دردناک بوده و قابل پذیرش تر هستند.
یافته های ترانسفورماسیون لوسمی میلوئید مزمن
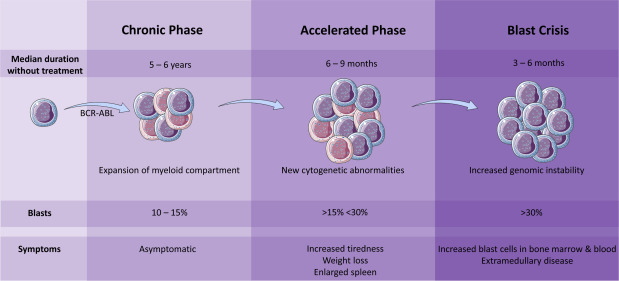
پیشرفت CML معمولا با مقاومت لکوسیتوز به درمان، افزایش آنمی، تب و علائم سرشتی و افزایش بلاست ها و بازوفیل ها در خون محیطی یا مغز استخوان همراه است. معیار لوسمی میلوئید مزمن در فاز تسریع شده که با بقای متوسط کمتر از ۱/۵ سال به صورت تاریخچه ای همراه بود شامل:
- حضور بلاست محیطی، ۳۰٪ یا بیشتر
- بلاست محیطی به اضافه پرومیلوسیت، ۲۰٪ یا بیشتر
- بازوفیل محیطی
- فرضیه کلونال ژنتیکی (حضور اختلالات کروموزومی بـه عـلاوه کروموزوم فیلادلفیا)
- ترومبوسیتوپنی کمتر از ۱۰*۹^۱۰ (غیر مرتبط با درمان)
میشود.
لوسمی میلوئید مزمن بلاستیک
حدود ۱۰-۵٪ بیماران با فاز تسریع شده یا فاز بلاستیک جدید تظاهر می یابند. پروگنوز فاز تسریعی جدید با TKI به طور چشمگیری بهتر شده است.
لوسمی میلوئید مزمن فاز بلاستیک با حضور بیشتر یا مساوی ۳۰٪ بلاست مغز استخوان یا محیطی یا حضور ورقه های بلاست در بیماری خارج مدولاری (معمولاً پوست، بافت نرم یا ضایعات استخوانی لیتیک) تعریف می شود.
CML فاز بلاستیک معمولا میلوئید (۶۰٪) است اما می تواند به طور ناشایع به صورت اریتروئید، پرومیلوسیتیک، مونوسیتیک یا مگاکاریوسیتیک تظاهر یابد. فاز بلاستیک لنفوئید در حدود ۲۵٪ بیماران اتفاق می افتد. لنفوبلاستها داکسی نوکلئوتید ترانسفراز انتهایی مثبت و پراکسیداز منفی (البته گهگاه مثبت شدگی کمی دارند حداکثر ۵-۳٪) هستند و مارکرهای لنفوئید (CD20 ،CD19 ،CD10 و CD22) را بیان میکنند.
با این حال، آن ها اغلب همچنین مارکرهای میلوئید را (٪۳۰-۸۰) بیان میکند که منجر به مشکل در تشخیص می شود. ایـن مـوضوع مهم است زیـرا بـرخـلاف فازهای بلاستیک ریخت شناختی دیگر، CML بـا فـاز بـلاستیک لنفوئید، کاملا به شیمی درمانی علیه نوع ALL در ترکیب با TKIها، پاسخ میدهد.
سیر و فرجام لوسمی میلوئید مزمن
قبل از ظهور Imatininb مرگ ومیر سالیانه لوسمی میلوئید مزمن ۱۰ درصد در ۲ سال اول و ۲۰-۱۵ درصد بعد از آن ۲ سال بود. زمـان بقای متوسط در CML سه تا هفت سال بود (با هیدروکسی اوره – بوسولفان و اینترفرون آلفا). بدون جایگزین علاج بخش SCT آلوژن، سیر لوسمی میلوئید مزمن رفتن به سمت ترانسفورماسیون و مرگ ناشی از فاز بلاستیک یا تسریع شده بـود.
ثبات بیماری غیرقابل پیش بینی بود، برخی بیماران دچار ترانسفورماسیون ناگهانی به فاز بلاستیک می شدند. با درمان ایماتینیب، مرگ ومیر سالیانه در لوسمی میلوئید مزمن به ۲ درصد در ۱۲ سال اول نظارت و پایش کاهش داشت. نیمی از مرگ ها به علت عواملی غیر از CML بود مانند سن بالا، تصادفات، خودکشی، سرطان های دیگر و بیماری های دیگر (مانند عفونت ها و اقدامات جراحی).
میزان بقای ۸ تا ۱۰ ساله تخمین زده شده در حال حاضر ۸۵ یا اگر تنها مرگ های مرتبط با لوسمی میلوئید مزمن در نظر گرفته شود ٪۹۳ است. سیر CML، همچنین کاملا قابل پیش بینی است. در ۲ سـال اول درمــــان بــا TKI ترانسفورماسیون های ناگهانی نادر هنوز مـورد توجه است (٪۱-۲)، که معمولاً تبدیل های بلاستیک لنفوئید هستند و به درمان ترکیبی شیمی درمانی و TKI و به دنبال آن SCT آلوژن پـاسخ می دهند.
تبدیل بیماری به فاز بلاستیک یا تسریع شده با درمان TKI مداوم نادر و حدود کمتر از ۱ درصد در ۸-۴ سال پیگیری با مطالعات ایماتینیب بوده است. بیماران معمولا به جای ترانسفورماسیون ناگهانی قـبـلی بـدون علائم خـطـر عـود هماتولوژیک ـ سیتوژنتیک، دچار مقاومت به شكـل عـود سیتوژنتیک و سپس عود هماتولوژیک و ترانسفورماسیون متعاقب می شوند.
درمان لوسمی میلوئید مزمن
معرفی درمان TKI، نخست به شکل Imatinib mesylate در سال ۲۰۰۱، انقلابی در درمان و پروگنوز لوسمی میلوئید مزمن ایجاد کرد. قبل از سال ۲۰۰۰، SCT آلوژن درمان پیشرو در صورت در دسترس بودن، بود که به علت ظرفیت علاج بخش آن بوده است. با این حال، بیمارانی که توصیه به درمان با اینترفرون آلفا شده بودند (در سال ۱۹۸۶ برای درمان CML تأیید شد)، مزیت اندکی داشتند (بقا از ۴-۳ سال با هیدروکسی اوره به ۷-۶ سال افزایش یافت) امـا عوارض زیادی نیز به همراه داشت.
از سال ۲۰۰۱، ۶ دارو توسط FDA برای درمان CML تأیید شد. اینها عبارت بود از ۵ نوع TKI انتخابی BCR-ABL1 خوراکی:
- ایماتینیب
- نیلوتینیب
- راسـاتینیب
- بوسوتینیب
- پوناتینیب
ایماتینیب ۴۰۰mg خوراکی روزانه، نیلوتینیب mg ۳۰۰ دوبار در روز (با معده خالی) و داساتینیب ۱۰۰mg روزانه برای درمان خط اول CML تأیید شدند. هر سه دارو برای درمان نجات بخش تأیید شـده اند. بوسوتینیب و پوناتینیپ همچنین برای درمان ترانسفورماسیون CML (فاز بـلاستیک و تسریعی) تأیید شده اند در حالی که نیلوتینیب تنها برای فاز مزمن و تسریعی تأیید شده است.
امروزه لوسمی میلوئید مزمن به صورت یک بیماری با سیر آهسته در نظر گرفته می شود که با درمان مناسب TKI، پذیرش درمان با پایش دقیق و تغییر زودرس به TKIهای دیگر درصورت لزوم می تواند با بقای نزدیک به طبیعی همراه باشد.
عوارض جدی در کمتر از ۱۰-۵٪ بیماران رخ می دهد. با ایماتینیب، عوارض شایع خفیف تا متوسط عبارتند از:
- احتباس مایع
- افزایش وزن
- تهوع
- اسهال
- راش های پوستی
- ادم دور چشم
- درد استخوان و عضله
- خستگی و غیره
به طور کلی TKIهای نسل دوم با میران کمتر این عوارض آزاردهنده همراه هستند.
پیوند سلول بنیادی آلوژن (SCT)
SCT آلوژن، یک روش عـلاج بخش در لوسمی میلوئید مزمن با بقای طولانی مدت ۶۰-۴۰٪ در صورت انجام در فاز مزمن همراه است. این کار با میزان مرگ و میر زودرس (۱ ساله) ٪۵-۳۰ همراه است. با اینکه بقای ۱۰-۵ ساله حدود ٪۵۰-۶۰ گزارش شده (و به عنوان میزان علاج درنظر گرفته می شود)، حدود ۱۵-۱۰٪ بیماران در دهه های ۱ و ۲ متعاقب پیوند به علت عوارض طولانی مدت پیوند (و نه عود CML) می میرند. این عوارض مرتبط عبارتند از:
- GVHD (بیماری واکنش پیوند علیه میزبان)
- اختلال عملکرد ارگان
- ایجاد سرطان های دوم
عوارض مهم دیگر عبارتند از:
- نازایی
- عوارض مزمن با واسطه ایمنی
- نکروز لگن
- دیگر بیماری هایی که کیفیت زندگی را متأثر می سازد
میزان علاج و مرگ و میر زودرس در لوسمی میلوئید مزمن فاز مزمن نیز با چندین عامل همراه است:
- سن بیمار
- مـدت فـاز مـزمن
- اینکه آیا دهنده خویشاوند یا غیرخویشاوند است
- درجه سازگاری (matching)
- رژیم آماده سازی
- غیره
پایش درمان در CML
به دست آوردن پاسخ سیتوژنتیک کامل با ۱۲ ماه درمان ایماتینیب و تداوم بیشتر آن، تنها عامل پروگنوسیتیک همراه با بقا، امروزه نقطه پایانی درمانی اصلی در لوسمی میلوئید مزمن است.
ناتوانی در کسب پاسخ سیتوژنتیک کامل با ۱۲ ماه یا تکرار دیررس عود سیتوژنتیک یا هماتولوژیک به عنوان شکست درمان در نظر گرفته می شوند و لازمه تغییر درمان هستند. از آنجا که درمان نجات بخش با TKIهای دیگر پی آمدهای خوبی را به همراه دارد، اطمینان از پذیرش بیمار برای ادامه TKI و تغییر درمان با اولین نشانه عود سیتوژنتیک مهم است.
بیماران با درمـان خـط اول ايـماتينيب بـاید بـه صـورت دقیق تا تأیید پاسخ سیتوژنتیک کامل پایش شوند. تا آن زمان می توانند هر ۶ ماه با مطالعات PCR و FISH خون محیطی پایش گردند (برای بررسی همخوانی نتایج)، یا اگر نگرانی درباره تغییر رونویسی BCR-ABL1 وجود دارد با تواتر بیشتر پایش شوند (مثلا هر ۳ ماه).
پایش با مطالعات مولکولی تنها در بیمارانی معقول است که در پاسخ مولکولی ماژور قـرار دارند. عود سیتوژنتیک بر روی ایماتینیب نشان دهنده شکست درمان و لزوم تغییر درمان TKI است.
درمان های دیگر
اینترفرون آلفا قبل از سال ۲۰۰۰ یک درمان استاندارد بود. امروزه، در ترکیب با TKIها (یک رویکرد تحقیقاتی)، گاهی بعد از شکست CML با TKI گاهی در بیماران حين حاملگی یا به عنوان بخشی از استراتژی های تحقیقاتی همراه با TKI برای ریشه کنی بیماری مولکولی باقیمانده در نظر گرفته می شود.
عوامل شیمی درمانی هیدروکسی اوره و بوسولفان به طور شایعی در گذشته استفاده می شدند. هیدروکسی اوره به عنوان یک داروی ایمن و اثربخش (با دوز روزانه ۰/۵-۱۰g) برای کاهش بار اولیه لوسمی میلوئید مزمن، درمان گذرا بین درمان های قطعی یا در ترکیب با TKIها برای به دست آوردن پاسخ سیتوژنتیک یا هماتولوریک کامل باقیمانده است.
بوسولفان اغلب در رژیم های آماده سازی SCT آلوژن به کار می رود. بـه علت عوارض آن (سرکوب میلوئید تأخیری، بیماری شبیه آدیسون، فیبروز قلبی و ریوی، میلوفیبروز)، امروزه تنها ندرتا در درمـان لوسمی میلوئید مزمن فاز مزمن به کار می رود.
اسپلنکتومی گاهی برای بهتر کردن علائم اسپلنومگالی شدید و یا هیپراسپلنیسم در نظر گرفته می شود. پرتوتابی به طحال به ندرت استفاده می شود. لکوفرز در بیمارانی که با لکوسیتوز بسیار شدید و عوارض حاصل از لکوستاز تظاهر می یابند به ندرت استفاده می شود. تک دوزهای سیتارابین با دوز بالا یا دوزهای بالای هیدروکسی اوره، با درمان لیز تومور، ممکن است به همان اندازه مؤثر و کمتر آزاردهنده باشند.
لوسمی میلوئید مزمن در بارداری
زنان مبتلا به لوسمی میلوئید مزمن که حامله می شوند باید درمان TKI را فورا قطع نمایند. از ۱۲۵ نوزاد متولد شده از زنان مبتلا به CML که درمان TKI را به محض آگاهی از حـاملگی متوقف کردند، ۳ نـوزاد با مالفورماسیون های کلیوی، اسکلتی و چشمی متولد شدند که بیان کننده تراتوژن بودن ناشایع ایماتینیب است.
داده ها در مورد دیگر TKIها اندک یا صفر است. کنترل لوسمی میلوئید مزمن در حین حاملگی می تواند بـا لكـوفرز بـرای لکوستاز شديداً علامتدار در سه ماهه اول و سپس هیدروکسی اوره تا زمـان زایمان درمـان شـود.
گـزارش هـایی مـوردی از حاملگی های موفق و زایمان نوزاد طبیعی با درمان اینترفرون نوع آلفا و مطالعات ثبت شده از ایمنی ترومبوسیتوز اساسی وجود دارد، اما اینترفرون آلفا می تواند یک ضد عروق زایی (آنتی آنژیوژن) باشد و ممکن است خطر سقط خودبخودی را افزایش دهد.