سیروز کبدی در واقع نه به عنوان یک بیماری مستقل بلکه به عنوان یک تعریف بافت شناختی-آسیب شناختی (هیستوپاتولوژی) بـوده که در اثر بیماری ها و عوامل مختلفی میتواند ایجاد شود. سیروز کبدی دارای تظاهرات بالینی و عوارض مختلفی است که بعضی از آن ها می توانند حیات فرد را مورد تهدید قرار دهند. مطالبی که در این پست خواهید خواند:
- تعریف سیروز
- عوارض
- بافت شناسی و پاتولوژی
- طبقه بندی و درجه بندی
- انواع علل ایجاد کننده
لیست عناوین این مطلب
سیروز چیست؟
سیروز یک اصطلاح بافت-آسیب شناسی است. عوامل مختلفی میتوانند کبد را بیمار کنند. این عوامل، اگر به صورت طولانی و مزمن کبد را بیمار کنند میتوانند آسیب های تقریبا جبران ناپذیری به کبد وارد کنند. کبد در پاسخ به این آسیب ها، بافت های بدون عملکردی را جایگزین بافت های آسیب دیده میکند (توجه شود بافت های جایگزین شده عملکرد اصلی کبد را ندارند). به این بافت بدون عملکرد جدید بافت سیروز گفته میشود. بنابراین فردی که بافت عملکردی کبد خود را از دست داده است به سیروز مبتلا است.
بیماری هایی که موجب ایجاد سیروز میشوند
تقریبا هر عاملی که موجب آسیب های طولانی مدت و مزمن به کبد میشود میتواند موجب سیروز شود. شایع ترین عوامل آشنایی که میتوانند موجب آسیب به کبد و سیروز شوند عبارتند از:
- مصرف الکل
- هپاتیت ویروسی مزمن (هپاتیت B یا هپاتیت C)
- هپاتیت اتوایمیون
- استئاتوهپاتیت غیرالکلی (کبد چرب غیر الکلی)
- سیروز صفراوی (سیروز صفراوی اولیه، کلانژیت اسکلروزان اولیه، کلانریوپاتی اتوایمیون)
- سیروز قلبی
- بیماری متابولیک ارثی کبدی (هموکروماتوز، بیماری ویلسون، کمبود آلفا ۱–آنتی تریپسین، فیبروز کیستی)
- سیروز کرییتورنیک
هر کدام از موارد فوق میتواند آسیب های خاص و منحصر به فرد خود را به کبد وارد کند. البته تمام این آسیب ها میتوانند موجب سیروز شده و عوارض مشترک آن را بروز دهند.
عوارض سیروز
با توجه به نکاتی که اشاره شد، فردی که مبتلا به سیروز شده است، در واقع کبد عملکرد خود را از دست داده است. از دست دادن عملکرد کبد میتواند موجب عوارض مختلفی شود. میزان این عوارض بسته به میزان آسیبی که به کبد وارد شده و عامل آسیب زننده، متفاوت است. برای بررسی میزان آسیب های وارده میتوان از روش بیوپسی یا الاستوگرافی استفاده کرد (در ادامه به آن اشاره خواهد شد). مهم ترین عوارض ناشی از سیروز عبارتند از:
- آسیت
- واریس مری
- سندروم هپاتورنال
- آنسفالوپاتی کبدی
(هر کدام از این عوارض به صورت جداگانه بحث خواهند شد)
بسیاری از عوارض سیروز، نیازمند درمان خاص خود هستند. افزایش فشار خون پورت، یک خصوصیت برجسته از سیروز جبران نشده است و مسئول ایجاد آسیت و خونریزی از واریس های مروی ـ معدی (دو عارضه ای که بر سیروز جبران نشـده دلالت می کنند) می باشد. کاهش عملکرد سلول های کبد، مـنجـر بـه زردی، اختلالات انقعادی و هـیپوآلبومینمی مـی شود و از جـمله عـلل انسـفالوپاتی پورتوسیستمیک محسوب می شود.
عواض سیروز در جدول زیر خلاصه شده است:
| محل تظاهر | علائم و نشانه ها |
| تظاهرات عمومی | خستگی
بی اشتهایی ضعف کاهش وزن |
| پوستی | تلانژکتازی عنکبوتی – اریتم پالمار
زردی کاپوت مدوزا |
| غدد | مردان: ژنیکوماستی – آتروفی بیضه – کاهش مو های بدن
زنان: کاهش میل جنسی – ویریلیزیشن – نامنظمی پریود ها |
| گوارش | درد شکمی
اتساع شکم خونریزی گوارشی |
| خون | آنمی – لکوپتی – ترومبوسیتوپنی
اکیموز |
| نورولوژیک | تغییر الگوی خواب و خواب آلودگی
کنفیوژن – آستریسکی |
بافت شناسی و پاتولوژی سیروز
در گذشته، تصور می شد سیروز، به هیچ عنوان برگشت پذیر نیست؛ ولی امروزه مشخص شده که در صـورت برطرف شدن علت زمینه ای ایجادکننده سیروز، ممکن است فیبروز برگشت کند. این مسأله، بیش از همه خود را در درمان موفقیت آمیز هپاتیت C مزمن نشان میدهد؛ همچنین در بیماران دچار هموکروماتوز که به طور موفقیت آمیزی درمان شده اند و در بیماران مبتلا به بیماری کبد الکلی که مصرف الكـل را تـرک کـرده انـد نـیـز برگشت فیبروز مشاهده می شود.
صرف نظر از علت سیروز، خصوصیات آسیب شناختی عبارت از موارد زیر است:
- ایجاد فیبروز تاحدی که ساختمان کبد بـه هـم می ریزد
- پیدایش گرهک های نوسازی (رژنراتیو).
این مسأله، منجر به کاهش توده سلول های کبدی (و بـنابرایـن عملکرد آن ها) و تغییر در میزان جریان خون می شود.
انواع آسیب های کبدی
سلول های کبدی آسیب دیده درجاتی از تغییرات بـالقوه قابـل برگشت، مانند تجمع چربی و بیلی روبین (کلستاز) را نشان می دهند. هنگامی که آسیب قابـل برگشـت نباشـد بـا دو طـرح (۱)مـرگ برنامه ریزی شده (آپوپتوزیس) و (۲)نکـروز به پیشواز این آسیب میرود! این اتفاق بـه طـور شایع به دنبال آزار کبدی ناشی از هیپوکسی و ایسکمی دیـده می شود.
- آپوپتوزیس: مرگ سلولی از نوع آپوپتوزیس بیشتر در آماس های ناشی از ویروس، خودایمنی، دارو یا سموم، در کبد رخ می دهد.
- نکروز: مرگ وسیع سلول های کبدی، می تواند منجر بـه نـکـروز فزاینـده (Confluent Necrosis) شـوند. ایـن حـالـت در آزارهای حاد سمی یا ایسکمی، و یا در هپاتیـت هـای ویروسی مزمن شدید یا هپاتیت خودایمن، دیده می شود. نکروز فزاینده با حذف ناحیه ای از هپاتوسیت ها در اطراف سیاهرگ مرکزی شروع می شود. با افزایش شدت نکروز از اطراف سیاهرگ مرکـزی بـه فضای باب مجاور یا فضاهای پورت، پل می زنند.

بازسازی سلول های کبدی
رژنرسانس (بازسازی) سلول های کبدی از دست رفته، عمدتاً با تکثیر میتوزی سلول های کبدی مجـاور آن هـا کـه از بین رفتـه انـد، مشخص می شود. در انواع شدیدتر آزار حـاد كـبـدی، سـلول هـای بنیادی که در نزدیکی مجرای هرینگ قـرار دارنـد، نیـز ممکن است تقسیم شوند، اما آن ها در جایگزینی کبد در صدمات حـاد كـبـد، سهم نامشخص است. اگرچه در بیماری های مزمن و طول کشیده کبـد، به دنبال پیر شدن، قدرت تکثیری سلول های کبـدی از قبـل موجـود کاهش می یابند و شـواهد واضـحى وجـود دارد که تکثیـر و تمایز سلول های بنیادی سهم بسیاری در بازسازی پارانشیم دارند. فرزندان تمایز یافته این سلول های بنیادی بافت، ساختمان های مجـرا مانـد (واکنش به شکل مجاری کوچک) را به وجـود می آورد کـه نشـانه ریخت شناختی بازسازی کبدی با واسطه سلول های بنیادی است.
ایجاد سیروز
به دنبال آزار کبد، ممکن است سلول های ستاره ای فعال شوند و به میوفیبروبلاست هایی با قدرت فیبـروز فـراوان تبـدیـل شـونـد کـه جوشگاه فیبروزه را به وجود می آورند. فعال شدن این سلول ها ناشی از واکنش های متقابل پیچیده ای بین سلول های کوپفر و سلول هـای کبدی و سلول های آماسی است.
در موارد آسیب های شدید که باعث مرگ تعداد زیادی از سلول های کبدی و حذف سـلول هـای کـبـدي می شود، ممکن است روی هم خوابیدن داربست رتیکولینی زمینه ای مانع از بازسازی منظم سلول های کبـدی شـود. در چنـیـن مـواردی سلول های ستاره ای فعال می شوند و نواحی فاقد سلول هـای کبـدی توسط دیواره های فیبروزه جایگزین می شـود. در نهایت، در مراحـل انتهائی بیماری مزمن کبـدی، ایـن دیـواره هـای فیبـروزه دورتادور سلول های کبدی زنده در حال بازسازی را می گیرند و سیروز ایجاد میکنند.
درجه بندی و طبقه بندی سیروز
چگونگی درجه بندی و مرحله بندی در بیماری های مختلف، متفاوت است و اکثر بیماری ها (ازجمله هپاتیت ویروسی مزمن، بیماری کبد چرب غیرالکلی، و سیروز اولیه صفراوی)، درجه بندی و مرحله بندی خاص خود را دارنـد. فیبروز پیشرفته، معمولاً شامل فیبروز پل زننده همراه با ایجاد گرهک ها نشانگر مرحله ۳ و سیروز نشانگر مرحله ۴ میباشد. بیماران دچـار سیروز، دارای میزان متغیری از جبران عملکرد کبدی هستند و پزشکان بـالینی بـایـد بـيـن افـراد دارای سیروز پایدار و جبران شده و موارد سیروز جبران نشده، افتراق قـایـل شـوند. بیمارانی که بیماری کبدی آن ها عارضه دار شده و در مرحله عدم جبران قرار دارند، باید مورد ارزیابی از نظر پیوند کبد قرار گیرند.
روش های مرحله بندی
بیوپسی، شـواهـد بـالینی، آزمـون های بیوشیمیایی و بررسی های تصویربرداری کبد در مرحله بندی بیماری مفید هستند اما بجز بیوپسی (که دقیق است)، سایر آن ها تنها در مراحل میانی تا انتهایی سیروز، غیرطبیعی می شوند. در ادامه به روش های مذکور اشاره ای خواهیم داشت:
بیوپسی: بیوپسی کبد همچنان دقیق ترین روش مـرحـله بندی بیماری (آغـازین یا پیشرفته، پیش سیروزی و سیروز) می باشد. مرحله بندی بیماری عمدتاً دربـاره بیماری های مزمن کبدی انجام می شود که امکـان پیشرفت بـه سـمت سیروز و بیماری کبدی مرحله انتهایی طی سال ها یا دهه ها وجـود دارد.
آزمایش های خونی: آزمون های غیر تهاجمی که نشان دهنده فیبروز پیشرفته هستند شامل موارد زیر است:
- افزایش مختصر بیلی روبین در آزمایش
- طولانی شدن زمان پروترومبین (PT)
- کاهش مختصر آلبـومين در آزمایش خون
- ترومبوسیتوپنی خفیف (که اغلب، نخستین علامت بدتر شدن فیبروز است)
ترکیب هایی از نتایج آزمون های خونی برای ایجاد مدل هایی جهت پیش بینی بیماری کبدی پیشرفته مورد استفاده قرار گرفته اند ولی این موارد به اندازه کافی برای استفاده روتین قـابل اعتماد نیستند و فقط می توانند بین بیماری پیشرفته از مراحل اولیه بیماری افتراق قـایـل شـوند.
الاستوگرافی: اخيراً، الاستوگرافی و تست های تنفسی غیرتهاجمی با استفاده از ترکیبات نشاندارشـده بـا ۱۳C به عنوان وسیله ای برای تشخیص مراحل اولیه فیبروز و اختلال عملکرد کبد پیشنهاد شده است ولی قابل اعتماد بـودن و امکان تکرارپذیری آن هنوز اثبات نشده است.
طبقه بندی بر اساس بیوپسی
بنابراین، در حال حاضر مراحل خفیف تا متوسط فیبروز کبدی فقط توسط بیوپسی کبد تشخیص داده می شوند. در ارزیابی مـرحـله بیماری، درجه فیبروز معمولا به عنوان یک سنجه (پارامتر) کمی استفاده می شود. میزان فیبروز معمولاً به صورت مراحل صفر تا ۴ + (مقیاس Metavir) یا مقیاس صفر تا ۶ + (مقیاس Ishak) مرحله بندی می گردد. اهمیت مـرحـلـه بندی عمدتاً برای تعیین پیش آگهی و راهنمایی بـرای درمـان عـوارض است. بیماران مبتلا به سیروز را باید از نظر واریس های مری و کارسینوم هپاتوسلولار مورد غربالگری و پیگیری قرار داد. بیمارانی که فیبروز پیشرفته ندارند لزومی ندارد که غربالگری شوند
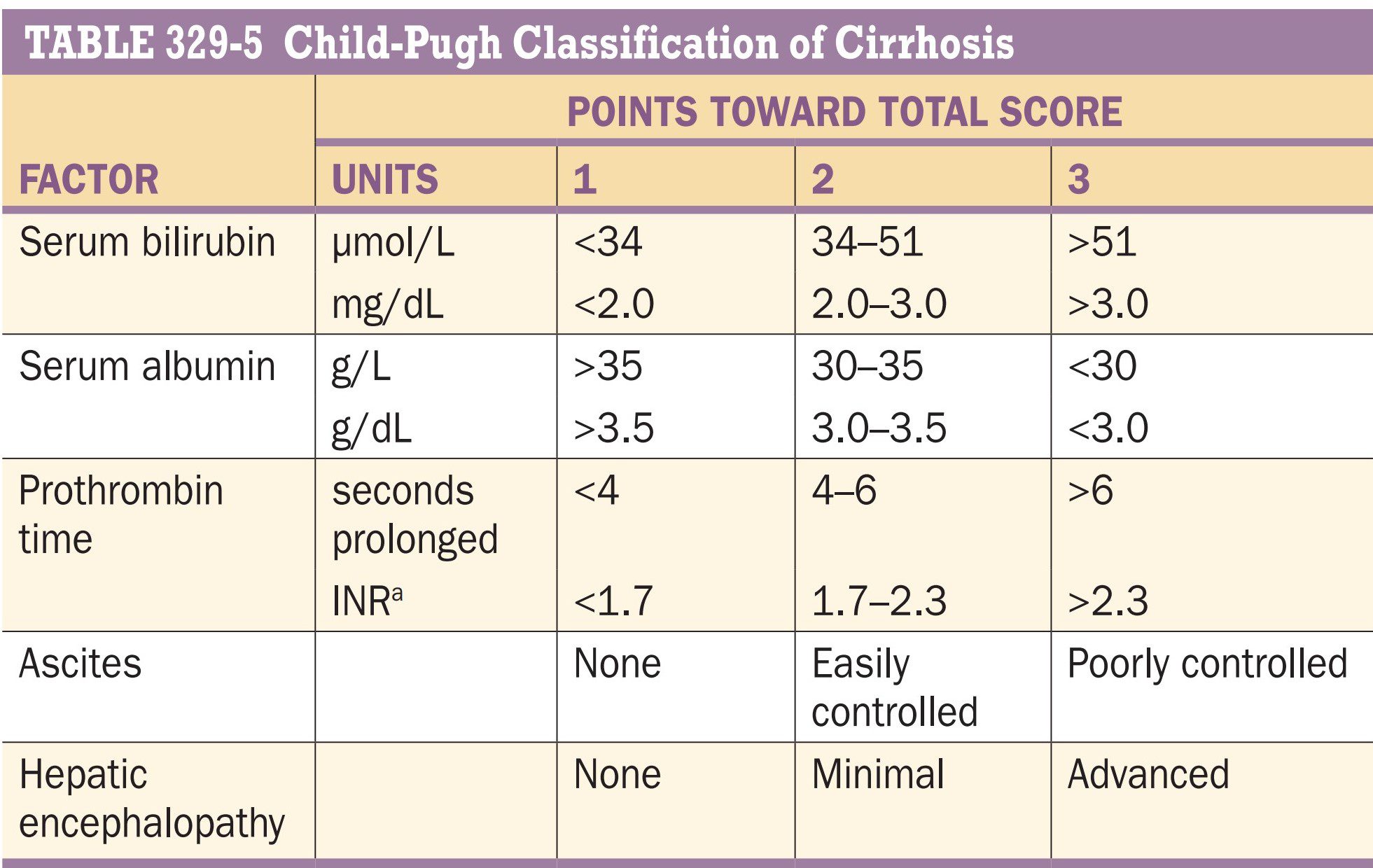
طبقه بندی بر اساس معیار بالینی Child-Pugh
سیروز را می توان به صورت بالینی نیز مرحله بندی کرد. یک سیستم مرحله بندی قابل اعتماد، طبقه بندی تعدیل یافته Child-Pugh است که دارای نمرات ۵ تا ۱۵ میباشد:
- نمرات ۵ و ۶، کلاس A را تشکیل میدهند (متناظر با “سیروز جبران شده”)
- نمرات ۷ تا ۹، نشاندهنده کلاس B
- نمرات ۱۰ تا ۱۵، مربوط به کلاس C هستند
این سیستم نمره دهی، ابتدا برای طبقه بندی بیماران در معرض خطر، قبل از انجام عمل جراحی کاهش فشارخون ورید باب (پورت) طراحی گردید. سیستم نمره دهی Child – Pugh بـه صـورت مـنطقی و قابل اعتمادی، پیش آگهی را در بسیاری از بیماری های کبدی تعیین میکند و احتمال وقـوع عـوارض عمده سیروز، از قبیل خـونریزی از واریس ها و پریتونیت باکتریال خودبخودی را پیش بینی می نماید. قبلا از ایـن سیستم برای تعیین پیش آگهی در سیروز، و به عنوان معیار استاندارد، جهت گزینش بیماران برای پیوند کبد (کلاس B ) استفاده می شد.
در جدول زیر طریقه طبقه بندی بر اساس Child – Pugh شرح داده شده است:
طبقه بندی سیروز بر اساس کرایترای MELD
اخیراً سیستم child-pagh جای خود را بـه نمره بندی “مدل بیماری کبدی مرحله نهایی” (MELD) داده است که از آن برای سنجش نیاز به پیوند کبد استفاده می شود. نمره بندی MELD یک سیستم نمره بندی مشتق از مطالعات آینده نگر است که برای تخمین پیش آگهی بیماران مبتلا به بیماری کبدی و هیپرتانسیون باب به کار می رود. محاسبه نمرات با استفاده از سه متغیر غیرتهاجمی انجام می شود:
- زمان پروترومبین برحسب INR (نسـبت نـرمال شدن بین المللی)
- بیلی روبین سرم
- کراتینین سرم
MELD ابزاری عینی تر برای سنجش شدت بیماری است، اختلاف محاسبه آن بـيـن مـراكـز مـتفاوت کمتر از نمره بندی child-pugh است و کاربردهای گسترده تری دارد. اکـنون در امـریکا، از MELD بـرای تـنظیم فـهرست اولویت بندی جهت پیوند کبد استفاده می شود.
PELD: سیستم مشابهی که از بیلی روبین، INR ، آلبـومين سـرم، سـن و وضعیت تغذیه ای استفاده میکند، در مورد کودکان کوچکتر از ۱۲ سال مبتلا به سیروز به کار می رود ( PELD )”.
بنابراین، بیوپسی کبد نه تنها در تشخیص، بلکه بـرای تعیین نحوه برخورد با بیماری مزمن کبد و تعیین پیش آگهی مفید می باشد. به علت اینکه بیوپسی کبد، یک روش تهاجمی و دارای عوارض میباشد، تنها زمانی باید از آن استفاده شود که نقش اساسی در تعیین نحوه برخورد و درمان بیماری داشته باشد.


خیلی جالب بود. خصوصا جدول child-pugh
عااالی بود ممنون