ترپونما پالیدوم نام باکتری عامل بیماری سیفلیس است. این باکتری از خانواده اسپیروکتاسیه و جنس ترپونما است. همچنین دارای سه زیر گونه پالیدوم، برنئونه و اندمیکوم است که هرکدام دارای ویژگی های مشابه و متفاوتی هستند. در این مطلب از سلامتانه میخواهیم این باکتری مهم در پزشکی را بررسی کنیم و گذری نیز بر بیماری سیفلیس و یاز داشته باشیم. انسان تنها ميزبان طبيعي ترپونما پالیدوم مي باشد.
سرفصل های اصلی که در این مطلب میخوانیم:
ویژگی های اسپیروکتاسیه ها
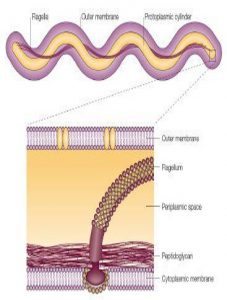
همانطور که گفته شد این باکتری از خانواده اسپیروکتاسیه است پس ویژگی های عمومی این خانواده را داراست. اسپیروکت به معنای مارپیچی است. اسپیروکتاسه ها ارگانیسم های کوچک گرم منفی شبيه در بطری باز کن هستند. هر ارگانیسم دارای یک یا چند فيلامان محوری می باشد که بین غشای خارجی و لایه پپتیدوگلیکان در طول اسپیروکتاسه پیچیده اند (به شکل یک حرکت دوکی شکل حرکت می کنند). اسپیروکتاسیه ها سه جنس مهم لپتوسپیرا، تروپونما و بورلیا هارا دارند که لپتوسپیراها یک فیلامان محوری، ترپونماهای بیماریزا سه فیلامان محوری و بورلیاها ۷ تا ۳۰ فیلامان محوری دارند.
این ارگانیسم ها با شکافت عرضی، تکثیر می یابد. گرچه غشاهای گرم منفی دارند، توسط میکروسکوپ نوری قابل مشاهده نیستند. روش های اختصاصی شامل میکروسکوپ زمینه تاریک، ایمونوفلورسانس، و رنگ آمیزی نقره برای دیدن آن ها لازم است. تشخيص اسپیروکتاسه ها مشکل است زيرا آنها را نمی توان در محیط های معمولی کشت داد. تست های سرولوژیک برای غربالگری عفونت های اسپیروکتاسه ای کمک کننده است. در جدول زیر گونه های بیماری زای اسپیروکتاسیه ها را میبینید.
| Genus | Species | Disease |
| Treponema | pallidum ssp. pallidum
pallidum ssp. endemicum pallidum ssp. pertenue Carateum |
Syphilis
Bejel Yaws Pinta |
| Borrelia | burgdorferi
recurrentis Many species |
Lyme disease (borreliosis)
Epidemic relapsing fever Endemic relapsing fever |
| Leptospira | Interrogans | Leptospirosis
(Weil’s Disease) |
ترپونما پالیدوم
این باکتری اسپيروكت، فنري شكل و نازك است. همانطور که گفته شد در رنگ آميزي گرم به خوبي قابل مشاهده نيستند اما با ميكروسكوپ زمينه تاريك قابل مشاهده مي باشند. متحرك اند ولی تاژک ندارند؛ داراي حركتي دوراني – ارتجاعي اند كه مربوط به اندوفلاژل يا رشته هاي محوري است. در شرايط آزمايشگاهي نمي توانند رشد كنند بجز در مواردی که از کشت سلولی انتخابی استفاده شود.
بیماری زایی ترپونما پالیدوم
مانند سایر باکتری های مهم در پزشکی، این باکتری بیماری زا نیز برای ایجاد بیماری یکسری فاکتور ها دارد که این به کمک این فاکتور ها میتواند اثر پاتوژنیسیته یا بیماری زایی خود را اعمال کند و باعث بروز بیماری شود. این فاکتور ها به طور خلاصه عبارتند از:
- پروتئين هاي غشاء خارجي: اتصال باكتري ها به سلول هاي اپي تليال مخاط
- وجود پوششی از جنس فیبرونکتین در اطراف باکتری: جلوگیری از فاگوسیتوز باکتری توسط سلول های ایمنی
- تخریب بافتی: سیستم ایمنی میزبان با افزایش پاسخ ایمنی باعث تخریب بافتی میشود.
تروپونما پالیدوم و به طور کلی ترپونما ها توکسین یا سم های بیماریزا ایجاد نمیکنند. درواقع اغلب تظاهرات بیماری های حاصله از آن ها به وسیله پاسخ ایمنی خود میزبان مثل فرآیند های آماس و ارتشاح سلولی، تغییرات عروقی پرولیفراتیو و تشکیل گرانولوم ایجاد می شود. ترپونما پالیدوم چند زیرگونه دارد که هرکدام بیماری خاصی را ایجاد میکنند و در ادامه به بررسی آن ها میپردازیم. این بیماری ها عبارتند از:
- زیرگونه پالیدوم: سیفلیس مقاربتی و نوزادی
- زیرگونه اندمیکوم: سیفلیس اندمیک یا بیماری بژل
- زیر گونه پرتنو: بیماری یاز
- زیرگونه کارتئوم: بیماری پینتا
سیفلیس مقاربتی
همانطور که گفته شد سیفلیس مقاربتی توسط ترپونما پالیدوم پالیدوم ایجاد میشود. سیفلیس مقاربتی برحسب نوع آسیب و زمان بروز علائم سه مرحله اولیه ثانویه و سوم دارد. همچنین یک سیفلیس نهفته نیز داریم. شايعترين راه ابتلا به سیفلیس مقاربتی، تماس جنسي است كه باكتري در مخاط واژن يا آلت تناسلي وارد مي شود. همچنین از طریق جفت نیز از مادر به جنین میتواند منتقل شود. انتقال های شغلی و انتقال خون و فرآورده های خونی نیز میتوانند منجر به انتقال آن شوند.
سیفلیس اولیه مقاربتی
سه تا چهار هفته پس از ورود باكتری به بدن سیفلیس اولیه ایجاد میشود. علامت اصلی سیفلیس اولیه شانكر سخت است. یک زخم سطحي به اندازه حدودا سه تا سی ميلي متر به رنگ قهوه اي مايل به قرمز با قاعده و اطراف سخت، بدون ترشح و درد ایجاد میشود. این شانکر سخت معمولا در ناحيه آلت تناسلي، واژن و دهانه رحم ولی گاهی اوقات بر روی دهان یا مقعد نیز ایجاد میشود. در این شانکر تعداد زیادی باکتری اسپیروکت که همان ترپونما ها هستند وجود دارد که میتوانند از طریق سیستم لنفاوی یا گردش خون در کل بدن منتشر شوند. این شانکر و درواقع سیفلیس اولیه، اغلب به صورت خود به خودی بهبود پیدا میکند که درواقع یک بهبود کاذب است چراکه باکتری ها در بدن وجود دارند و ریشه کن نشده است.
سیفلیس ثانویه مقاربتی
دو تا ده هفته بعد از بروز شانكر سخت، سیفلیس ثانویه ایجاد میشود که شامل علائم بالینی منتشر است. علامت های مهم سیفلیس ثانویه حاصله از ترپونما پالیدوم لكه هاي پوستي، بزرگي طحال و غدد لنفاوي، تب، سر درد و گلودرد هستند. شايعترين علامت بثورات جلدي است كه به شكل لكه هاي قرمز يا صورتي رنگ به صورت منتشر و قرينه بوده و اغلب كف دست و پا را گرفتار نموده و روزئول نام دارد. ضایعات ثانویه پر از باکتری های ترپونما پالیدوم است و بسیار مسری می باشد. برخی از بیماران نارسایی کلیوی و آرتریت را نشان می دهند که ناشی از رسوب کمپلکس های ایمنی بر روی کلیه ها یا مفاصل می باشد.
سیفلیس نهفته
سیفلیس ممکن است برای سال ها (۳-۵ سال و حتی بیشتر) بصورت سیفلیس نهفته باقی بماند. این مرحله در واقع مرحله غیر عفونی سیفلیس است. در این مرحله سیفلیس عصبی و قلبی – عروقی با التهاب مزمن و منتشره ایجاد میشود که همراه با تخریب وسیع بافت ها، آرتریت و زوال عقلی و کوری است و در نهایت میتواند به مرگ منجر شود. در این مرحله باکتری ها یافت نمیشوند و هیچ ضایعه جلدی وجود ندارد اما تست های سرولوژیک سیفلیس مثبت میشوند.
سفلیس مقاربتی مرحله سوم
تعداد کمی از بیماران ممکن است وارد مرحله سوم شوند و سیفلیس مرحله سوم را بروز دهند. پاسخ های ایمنی و التهاب مزمن و منتشره اختصاصی مرحله سوم سیفلیس سبب تخریب تقریبا هر عضو و یا بافتی می شود. در این مرحله نیز باکتری های ترپونما پالیدوم بسیار کم و اندکی در ضایعات یافت میشوند. در واقع در این مرحله باکتری ها از بین رفته اند اما این پاسخ ایمنی به فاکتور های بیماری زایی باکتری است که باقی مانده است و هنوز از بین نرفته است. در این مرحله ممکن است ارگان های مختلفی مانند بیماری سرطان درگیر شوند و از بین بروند. در این مرحله اگر سیفلیس خوشخیم تاخیری رخ دهد، ضایعات گرانولومایی یا گوما در استخوان ها، پست و سایر بافت ها یافت میشوند. همچنین با درگیری آئورت و آسیب بافت الاستیک عروق، در جدار عروق بافت فیبروزی جایگزین میشود. همچنین با درگیری اعصاب، حس های درد، تشخیص مکان و حرکت نیز از بین میروند.
سیفلیس ماردزادی
همنطور که گفته شد باکتری های ترپونما پالیدوم میتوانند از طریق جریان خون در سرتاسر بدن منتقل شوند. در هنگام بارداری جنین نیز جزئی از بدن مادر است که از طریف جفت با مادر ارتباط خونی دارد. اسپیروکت های ترپونما پالیدوم میتوانند از مادر مبتلا از طریق جریان خون جفت به جنین مبتلا شوند. جنین هایی که مبتلا میشوند اغلب یا به صورت مرده به دنیا می آیند یا سقط میشوند اما گاهی نیز جان سالم به در میبرند و متولد میشوند. متاسفانه به دلیل آسیب هایی که این باکتری و واکنش سیستم ایمنی مادر در هنگام تکامل جنین وارد میکند، جنین متولد شده اغلب دارای نواقصی است که ازجمله آن ها میتوان دندان های هوچینسون (دندان های جنین تغییر شکل یافته اند)، کدورت قرنیه به دلیل کراتیت ایجاد شده، ناشنوایی، بینی زینی شکل و… را نام برد.

بیماری یاز
بیماری یاز نیز توسط گونه ترپونما پالیدوم و زیرگونه پرتنوئه ایجاد میشود. این بيماري به حالت اندميک به ويژه در بين كودكان مناطق مرطوب وجود دارد. بيماري ابتدا به شکل پاپول قرمز بدون درد که بوسیله یک اریتم احاطه شده است در نواحی بازو يا ساق پا در محل ورود باکتری های ترپونما ظاهر مي شود. به این حالت یاز مادر یا فرامبویز گفته می شود. این پاپول ها آرام آرام زخمی شده و ترشح دار مي شوند. بعضی از افراد ضایعات ثانویه دردناکی بر روی کف دست و پا نشان می دهند که یاز خرچنگی نامیده می شود. همچنین ضایعات گرانولوماتوز در پوست، غدد لنفاوی و استخوان ها نیز یافت میشود. برخلاف سیفلیس یاز از طریق تماس های غیر جنسی بصورت تماس مستقیم با ضایعات پوستی آلوده به باکتری های ترپونما پالیدوم یا بصورت غیر مستقیم توسط حشرات ناقل ترپونما منتقل می شود. این بیماری انتقال مادرزادی ندارد.
بیماری بژل (سیفلیس اندمیک) و پینتا
بیماری بژل نیز توسط ترپونما پالیدوم زیر گونه اندمیکوم ایجاد میشود. این بیماری اغلب کودکان را مبتلا میکند که به شکل ضایعاتی در اطراف دهان و لب ها است که بسیار مسری میباشد. همچنین به شکل تاخیری گومای (ضایعات گرانولوماتوز) پوستی، استخوانی و نازوفارنکس نیز ایجاد میشوند. انتقال این بیماری نیز شخص به شخص و از طریق ظروف غذایی آلوده است. پنيسيلين داروي انتخابي اين بيماري است.
بیماری پینتا هم توسط ترپونما پالیدوم زیرگونه کاراتئوم ایجاد میشود. در این بیماری یک ضايعه اوليه به صورت پاپول غير زخمي خارج تناسلي معمولا در نقاط باز بدن بروز مي كنند. راه سرايت بیماری پینتا نیز غير آميزشي بوده و اين عفونت از طريق تماس مستقيم يا با دخالت مگس ها يا پشه های ناقل به سرایت میرسد.

تشخیص و درمان ترپونما پالیدوم
به طور کلی با توجه به مرحله و یا نوع بیماری، برای تشخیص و تایید اینکه عامل بیماری ترپونما پالیدوم است، ممکن است نمونه های مختلفی گرفته شود. این نمونه ها میتوانند از ترشحات شانکر و زخم، ضایعات پوستی و مخاطی و ضایعات گرانولومی جلدی مخاطی گرفته شوند. درواقع هر قسمتی که امکان داشته باشد باکتری ها در آن وجود دارند میتواند یک کاندیدای خوب برای اخذ نمونه باشد. بجز در موارد تحقیقاتی و بارعایت فاکتور های بسیار زیاد، کشت ترپونما پالیدوم امکان پذیر نیست، لذا در تشخیص کشت جایگاهی ندارد. از نمونه های اخذ شده اسمیر و تهیه میشود و اسمیر در زیر میکروسکوپ بررسی میشود.
همچنین در تمام مراحل سیفلیس و در بیماری های دیگر میتوان با آزمایش سرولوژیک و ردیابی آنتی بادی های علیه ترپونما پالیدوم، به تشخیص دست یافت. تست های اختصاصی ترپونمایی و غیر ترپونمایی نیز وجود دارند.
آزمون های سرولوژی غیر ترپونمایی
عفونت با تروپونما پالیدوم و ایجاد بیماری ها ازجمله سیفلیس باعث ایجاد آسیب به سلول ها میشود و در نتیجه این آسیب چند مورد لیپید مثل کاردیولپتین و لیستین آزاد میشود. سیستم ایمنی بدن ما علیه این ها فعال میشود و مانند یک مورد بیگانه با ترشح پادتن ها سعی در حذف آن ها دارد. حال اساس این تست های سرولوژیک ردیابی این پادتن ها در خون شخص است. درواقع اگر میزان این پادتن ها در سرم بیمار بیشتر از مقادیر مشخص شده باشد، بیمار مشکوک به ابتلا به ترپونما پالیدوم است. (این تست تشخیص ۱۰۰ درصدی نمیدهد).
درواقه این تست غیراختصاصی است و یک درصد از بزرگسالانی که به ترپونما پالیدوم مبتلا نیستند نیز ممکن است در این تست نتیجه مثبت داشته باشند چرا که این پادتن ها ممکن است به دلایل دیگری مانند بیماری های خود ایمن ترشح شده باشند. همچنین در افراد باردار و کسانی که بیماری تب دار حاد دارند نیز ممکن است مثبت شود. درواقع مزیت این تست ها در ارزان بودن و ساده بودن انجام آن هاست که میتوان به سادگی موارد غیر مبتلا را غربال نمود (ارزش اخباری منفی بالا).
آزمون های اختصاصی سرولوژی ترپونما پالیدوم
یکسری تست های اختصاصی سرولوژی نیز وجود دارند که برخلاف حالت قبل که پادتن های علیه متابولیت های حاصله از بیماری سنجیده میشد، آنتی بادی های اختصاصی علیه ترپونما پالیدوم سنجیده میشوند. دو تست TPI (بی حرکت کردن ترپونما پالیدوم) و FTA-ABS (آنتی بادی فلورسنت ترپونمایی) مهم ترین تست های تشخیصی اختصاصی ترپونما پالیدوم هستند. در تست TPI، باکتری های ترپونما پالیدوم زنده را به همراه سرم بیمار روی یک لام انکوبه میکنند و اگر سرم بیمار دارای آنتی بادی علیه آن باشد، حرکت باکتری ها متوقف میشود.
تست FTA-ABS متداول ترین تست اختصاصی برای تشخیص این باکتری است. در این روش سرم بیمار را با زیرگونه های غیر بیماری زا ترپونما پالیدوم یا گونه های غیر بیماری زای ترپونما مخلوط میکنند و با روش خاصی به بررسی وجود پادتن ها میپردازند.
درمان ترپونما پالیدوم
درمان اصلی این باکتری پنیسیلین است که معمولا دوزاژ سه هزارم واحد در میلی لیتر استفاده میشود. همچنین در افرادی که به پنیسیلین حساسیت دارند، میتوان از تتراسایکلین و همچنین داکسی سایکلین نیز استفاده کرد. بعد از مصرف آنتی بیوتیک ممکن است علائم حاد و شدیدی رخ دهد که بخاطر این است که وقتی این باکتری میمیرد، تروپونما پالیدوم کشته شده یک عامل تب زاست. البته این واکنش پدیده Jarisch – Herxheimer نام دارد که به طور کلی توسط اسپروکت ها میتواند ایجاد شود.
با توجه به اینکه این باکتری میتواند تا چند سال در بدن به شکل نهفته بماند، لذا امکان سرایت تا سال ها وجود دارد.


