انعقاد خون (coagulation) به معنای ژله ای شدن خون برای ممانعت از هدر رفت خون است که یکی از مکانیسم های hemostasis محسوب میشود.hemostasis به معنای جلوگیری از هدر رفتن خون است. در این پست از سلامتانه به بررسی ایجاد لخته خون پرداخته میشود. ما به بررسی تاثیر و عملکرد پلاکت ها و فاکتورهای انعقادی خون خواهیم پرداخت.
مراحل انعقاد خون
در برقراری hemostasis، چهار مکانیسم عمده نقش دارند:
❶ مکانیسم اول شامل vasoconstriction یا انقباض عروقی است. اگر رگی آسیب ب
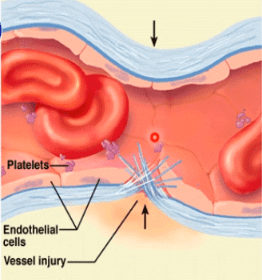 بیند و دچار خونریزی شود، vasoconstriction در این رگ اتفاق میافتد که میزان جریان خون را کاهش میدهد و حتی در حد میکروسکوپی باعث بسته شدن منفذ و محل آسیب میشود. عوامل موضعی که در اثر آسیب رها میشوند، باعث این اسپاسم در عضله صاف عروق میشوند. Autocoid ها نیز این پدیده نقش دارند.
بیند و دچار خونریزی شود، vasoconstriction در این رگ اتفاق میافتد که میزان جریان خون را کاهش میدهد و حتی در حد میکروسکوپی باعث بسته شدن منفذ و محل آسیب میشود. عوامل موضعی که در اثر آسیب رها میشوند، باعث این اسپاسم در عضله صاف عروق میشوند. Autocoid ها نیز این پدیده نقش دارند.
❷ اگر میزان آسیب بیش از حدی باشد که در مرحله اول بتواند آن را مهار کند، نهایتاً platelet aggregation و ایجاد platelet plag رخ میدهد. پلاکتها در این عمل نقش بسیار مهمی را دارند. تغییرات مورفولوژیکی که در بافت آسیب دیده به وجود میآید، میتواند باعث فعال شدن پلاکتها شود. پلاکتها ذرات سلولی هستند که از تقسیم شدن مگاکاریوسیتها به دست میآیند. اسم دیگر پلاکتها، ترومبوسیتها است.
فاکتورهای متعددی از قبیل von Willebrand باعث فعال شدن پلاکتها میشوند. اتصال پلاکتها و برخورد آنها به دیواره آسیبدیده، باعث فعال شدن پلاکتها و در نتیجه برخورد بیشتر و در نهایت انقباض در پلاکتها میشود. پلاکتها با دارا بودن ADP و ترومبوکسان A2 نهایتاً میتوانند باعث فعال شدن بیشتر پلاکتهای منطقه و aggregation یا تجمع بیشتر پلاکتها شوند. با تجمع بیشتر و تمرکز بیشتر تعداد پلاکتها، میخ پلاکتی حاصل میشود که میتواند در ناحیه آسیبدیده رسوب کند و باعث انعقاد خون و بسته شدن آن ناحیه شود.
❸ در ادامه Blood dotting (لخته شدن خون) رخ میدهد. تجمع پلاکتها شروع کننده ایجاد لخته خون هستند. با ایجاد لخته خون و اضافه شدن لخته خون بر مجموعه پلاکتها، انعقاد خون رخ میدهد. انعقاد خون حالتی است که خون سیال تبدیل به یک جسم ژلهای میشود که میتواند منفذ را به واسطهی حالت خود و پلاکتهای موجود ببندد.
❹ نهایتاً در بافت آسیبدیده باید یک ترمیمی به وجود آید که این ترمیم واکنشی است که نیاز به زمان طولانیتری دارد. اصولاً فاکتورهای پلاکتی نقش مهمی در ایجاد ترمیم بافتی ایفا میکنند. همان طور که توضیح داده شد، قسمتی از hemostasis، blood clotting یا انعقاد خون است. بنابراین واژه انقعاد خون به معنی بسته شدن خون میتواند یک قسمت از کار مجموعه hemostasis باشد.
خلاصه مراحل فوق
- واکنش اول، آسیب به سلولهای اندوتلیال و ایجاد پارگی در این ناحیه است که منجر به اسپاسم عروقی یا جمع شدن ناحیه آسیبدیده و تا حدودی بسته شدن این ناحیه میشود.
- در ادامه میخ پلاکتی به وجود میآید
- بعد از تشکیل میخ پلاکتی، واکنشهای انعقاد خون رخ میدهد که باعث رشد بافت فیبری در این منطقه شده
- نهایتاً تا زمانی که بافت ترمیم میشود، لخته میبایست در این ناحیه حضور داشته باشد.
- بعد از ترمیم، لخته توسط مکانیسمهای خاص خود، هضم میشود.
پلاکت در انعقاد خون
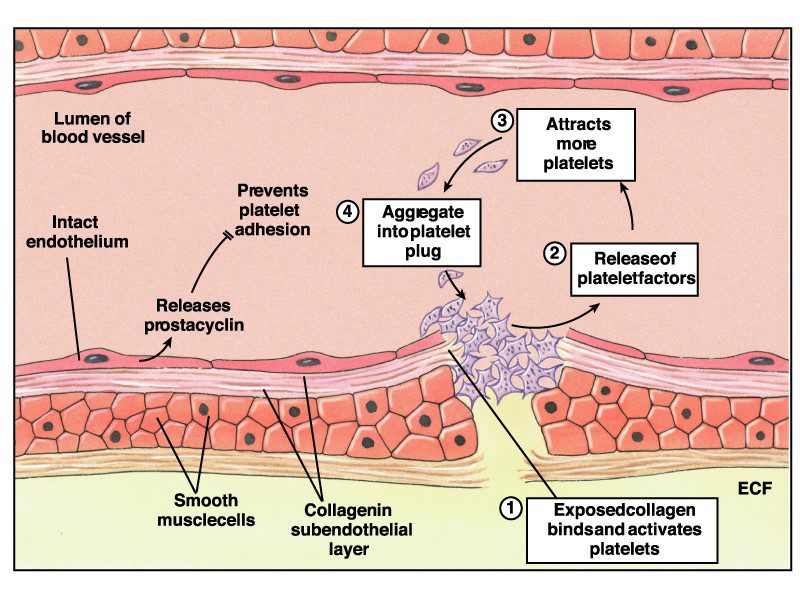
در شرایط نرمال، جریان خونی که در عروق در حال حرکت است، جریانی است که با مشخصات دیواره عروق همخوانی خاص خود را دارد. پلاکتها، سلولهایی هستند که در برخورد با دیواره عروق یعنی سلولهای اندوتلیال سالم به راحتی عبور میکنند و در حالت خاموش به سر میبرند.
سلولهای اندوتلیال از خود پروستاسایکلینها را تولید میکنند. پروستاسایکلینها عوامل قدرتمندی هستند که مانع تجمع و اتصال پلاکتها به یکدیگر میشوند. بنابراین تا زمانیکه لایه اندوتلیوم عروق، سالم هستند، پلاکتها غیرفعال میمانند.
انعقاد خون در پی آسیب اندوتلیال
آسیب به لایه اندوتلیال عروق در حد آسیبهای میکروسکوپی تا آسیبهای بسیار بزرگ که باعث پاره شدن یک رگ میشود، میتواند منجر به فعال شدن فرآیند platelets adhesion شود. پلاکتهایی که فعال شدند با آزاد کردن عوامل پلاکتی باعث جذب بیشتر پلاکتها میشوند که این جذب بیشتر پلاکتها باعث آزاد شدن عوامل پلاکتی بیشتر میشود. این چرخه، یک چرخه یا سیکل معیوبی است که به صورت فیدبک مثبت باعث تقویت تجمع پلاکتی و نهایتاً ایجاد میخ پلاکتی میشود.
بنابراین عواملی که باعث ایجاد فعالیت در پلاکتها میشوند، شامل موارد زیر است:
- آسیبهای میکروسکوپی در لایه اندوتلیوم،
- آسیبهای بزرگتر در جدار رگ که باعث expose شدن کلاژن جدار عروق میشود
- نهایتاً فیدبک مثبت بین پلاکت ها
ساختار پلاکت ها
در سیتوپلاسم پلاکتها، اکتین و میوزین و پروتئین ترمبوستنین وجود دارد. اکتین و میوزین در ایجاد انقباض در پلاکتها نقش مهمی را دارند. وقتی لخته خون کامل شد، پس از مدتی، لخته خون به واسطهی انقباض پلاکتها به هم بسته می شوند.
جمع شدن لخته خون منجر به خروج پلاسما از آن ناحیه میشود که به این پلاسما، سرم میگوییم. عوامل انعقاد و عوامل فعال شدن میتواند عوامل متعددی (عوامل داخلی یا خارجی) باشند. به هر حال پلاکتها با دارا بودن اکتین و میوزین که عناصر انقباضی هستند، با انقباض خود منجر به پایدار شدن لخته میشوند.
در سیتوپلاسم پلاکتها، شبکه آندوپلاسمی و دستگاه گلژی بسیار توانمندی وجود دارد که میتوانند آنزیمهای مختلفی را که حین فعال شدن پلاکتها از پلاکت رها میشوند، تولید کنند. همچنین به عنوان منبع کلسیم عمل کنند. میتوکندریهای موجود در پلاکتها نیز در تولید ATP و ADP مورد نیاز برای فعالیت پلاکتی، نقش بسزایی دارند. پلاکتها دارای سیستمهای آنزیمی بسیار قدرتمندی نیز هستند.
فاکتور بسیار مهمی که از پلاکتها آزاد میشود، فاکتوری است به نام fibrin stabilizing. این عامل پروتئینی باعث پایدار شدن رشتههای فیبرین میشود. شروع فرآیند انقباض با ایجاد رشتههای فیبرین است و پلاکتها با ایجاد و رهایش فاکتور پایدارکنندهی فیبرین باعث ماندگاری انقعاد و لخته شدن کامل خون میشوند. همانطور که گفته شد، ناحیه آسیبدیده توسط میخ پلاکتی و لخته خون پر میشود. در ادامه باید ناحیه آسیبدیده در طول زمان ترمیم شود. عوامل ترمیمی، فاکتورهای رشدی هستند که از پلاکتها مشتق میشوند. بنابراین platelet derived growth factor نقش بسیار مهمی در فرآیندهای ترمیم ناحیه آسیبدیده دارند. فاکتورهایی که منجر به فعال شدن پلاکتها میشوند را در قبل، کلاژن و فاکتور von willebrand معرفی کردیم.
جمع بندی عملکرد پلاکت ها در انعقاد خون
در حالت طبیعی، عواملی وجود دارند که منجر میشوند پلاکتها به صورت غیرفعال در جریان خون به حرکت خود ادامه دهند. این عوامل شامل پروستاسایکلینها و NO هستند که از سلولهای اندوتلیال به صورت مدوام رها میشوند. بنابراین اگر سلولهای اندوتلیال که جدار عروق را مفروش کردهاند، آسیب ببینند، تولید پروستاسایکلینها و NO میتواند دچار آسیب شده و فعالیت پلاکتها شروع شود که بالتبع منجر به ایجاد لختههای خون و یا ترمبوسها میشود. بنابراین لایه اندوتلیال میتواند یک سدی باشد بین کلاژن موجود در دیواره عروق و جریان خون. تا وقتی که لایه اندوتلیال سالم باشد، لایه کلاژن expose نمیشود و لذا برخورد کلاژن با پلاکتها نیز که منجر به فعال شدن پلاکتها و ایجاد platelet aggregation و نهایتاً لخته خون میشود، رخ نمی دهد.
بنابراین چه در شرایطی که آسیب به صورت واضح به اندتلیوم وارد شود و چه در شرایط میکروسکوپی که سلولهای اندوتلیال در اثر آسیبهای طولانیمدت مثل فشار خون یا عواملی که در سلولهای اندوتلیال اثر میگذارند، فاکتورهایی مثل پلاکهای چربی و آسیبهایی که در عروق میتوانند به وجود آیند باعث آسیب به اندوتلیال و نهایتاً شروع فرآیند انعقاد خون میشود.
کوآگولاسیون و فیبرینولیز خون
فرآیندهایی هستند که به صورت مدوام در جهت حفظ عملکرد خون به عنوان یک بافتی که باید هم جریان داشته باشد و هم بتواند در مواقعی که آسیبهایی منجر به خونریزی در نواحی مختلف میشوند، این خونریزی را بند بیاورند، فعالیت میکنند.
تعداد فاکتورهای انعقاد خون زیاد هستند. فاکتور شماره I فاکتوری است به نام فیبرینوژن که ایجاد رشتههای فیبرین رو را میکند و فاکتور fibrin stabilizing که از پلاکتها آزاد میشود. بقیه فاکتورها هر کدام در جای خود (چه در مسیرهای انعقاد خون داخلی و چه در مسیرهای انعقاد خوند خارجی) فعالیت میکنند و باعث انجام روند انعقاد خون میشوند.
نقص در تولید و یا نقص در میزان این فاکتورها میتوانند منجر به خونریزی و بیماریهایی مثل بیماریهای هموفیلی نوع A و B و یا شرایط دیگر شوند که روند انعقاد خون را مختل میکنند. فعال شدن این فاکتورها و یا عدم فعال شدن این فاکتورها تحت کنترل دقیق مکانیسمهای سلول هستند که نهایتً جریان خون را در حد تعادل بین عوامل انعقادکننده و عوامل ضدانعقاد خون نگه میدارند.
مسیر های انعقاد خون
در شروع روند انعقاد خون (coagulation) میتوانیم ۲ مسیر را داشته باشیم. (این دو مسیر به خاطر سهولت در نامگذاری و سهولت در فهم مطلب از یکدیگر جدا شدهاند.)
نقاط مشترک زیادی بین این دو مسیر انعقاد خون (مسیر داخلی و مسیر خارجی) وجود دارد و اصولاً جدا کردن این دو مسیر از یکدیگر چندان علمی نیست.
نقطه مشترک واکنش انقعاد خون در این دو مسیر، تولید رشتههای فیبرین است. رشتههای فیبرین حاصل، توسط عامل Fibrin stabilizing hormone پایدار میشوند. این عامل توسط پلاکتها ترشح میشوند. خود فیبرین از فعال شدن فیبرینوژن به وجود میآید. ترمبین تحت تأثیر عواملی فعال میشود و فیبرینوژن را به فیبرین تبدیل میکند. نهایتاً فیبرینها نیز پلیمریزه شده و یک تورینه را ایجاد میکنند که این تورینه با به دام انداختن پلاکتها و سایر اجزای خونی منجر به شروع روند انعقاد خون میشوند.
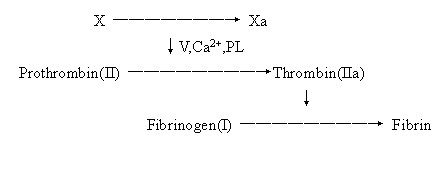
در تصویر بالا نشان داده شده است که فاکتور شماره ۱۰ توسط فعال شدن فاکتور ۵، کلسیم و پلاکتها فعال میشوند و فاکتور ۱۰ فعال، باعث فعال شدن پروترومبین و تبدیل آن به ترومبین میشود و ترمبین نیز باعث تبدیل فیبرینوژن به فیبرین میشود. این قسمت قسمت نهایی فرآیند انعقاد خون است. عواملی که نهایتاً منجر به فعال شدن فاکتور ۱۰ شوند، می توانند منجر به ایجاد انعقاد خون شوند.
فیبرینولیز
همان طور که اشاره شد، لخته به وجود آمده یا باید توسط فیبروبلاستها و عوامل ترمیمی، ترمیم پیدا کنند (بافت آسیبدیده) و یا اینکه توسط واکنشهای فیبرینولایزیس حل شود و کاملا از بین برود.
روند حل کردن لختهها (fibrinolysis) با حل شدن رشتههای فیبرین شروع میشود. فیبرین توسط پروتئینی به نام پلاسمین میتواند تجزیه گردد. فعال شدن پلاسمین از تبدیل پلاسمینوژن به پلاسمین انجام میشود که توسط اکتیواتورهایی صورت میگیرد. پلاسمین میتواند به عنوان یک ماده ضدانعقاد، علاوه بر اینکه رشتههای فیرین را هضم میکند، فیبرینوژن را هم نیز غیرفعال کند. همچنین فاکتورهای انعقاد خونِ ۲، ۵، ۸ و ۱۲ را نیز میتواند غیرفعال کند.
مصارفی از انهدام یا حل کردن لختهها در بالین که با استفاده از داروهایی که در واقع پروتئازها هستند، صورت میگیرد. Urokinase (اُروکاینِز)، streptokinase(استرپتوکاینز) و یا Tissue Plasminogen Activator) TPA) یا فعالکننده پلاسمینوژن بافتی) میتوانند لخته خون را حل کنند.
فعالکننده پلاسمینوژن بافتی
TPA ها میتوانند توسط سلولهای اندوتلیال آسیبدیده تولید شوند و یا به صورت آزمایشگاهی تولید شوند و به عنوان درمان و دارو توسط پزشکان در مواردی که ترمبوسها و یا لختههای خون تشکیل شدهاند، استفاده شوند.
سیستم ضد انعقاد خون
سیستم ضدانعقاد خون سیستمی است که مانع از انعقاد خون در حال جریان در شرایط عادی میشود. مهمترین مکانیسمی که باعث میشود خون در شرایط نرمال منعقد نشود، عواملی هستند که از اندوتلیال عروق، آزاد میشوند. اندوتلیال عروق در حالت intag و در حالت نرمال این عوامل را همواره تولید میکنند.
در صورتی که به هر دلیلی مشکلی در روند جلوگیری از انعقاد خون به وجود آید، کلاتهایی به وجود میآیند که این کلاتها توسط مکانیسمهای حلکننده (شامل fibrinolysis ها) حل شده و کلاتها از جریان خون حذف میشوند.
تنظیم انعقاد (regulation of coagulation)
همواره باید بین عوامل لختهکننده خون و عواملی که مانع از لخته شدن خون میشوند، تعادلی وجود داشته باشد. ما هم به عوامل لخته کننده خون نیاز داریم و هم عواملی که مانع از لخته شدن خون (یا عواملی که باعث حل شدن لخته خون) میشوند.
لایه اندوتلیال و سلولهای خونی در این مبحث نقش بسیار مهمی دارند. عضله صاف جدار عروق، لایه گلیکوکالیکس اندوتلیال، ترومبومودولین و پلاسمینوژن اکتیواتورها که از لایه اندوتلیال آزاد میشوند. پروستاگلاندینها و NO نیز عوامل هستند که در تنظیم انعقاد نقش مهمی دارند.
رشتههای فیبرین نیز وقتی که تشکیل شوند، با مصرف عوامل و فاکتورهای انعقادی، باعث ایجاد تعادل بین عوامل انعقادی و عوامل ضدانعقادی خون میشوند.
آنتیترومبین III
مادهی دیگری که نقش مهمی در این فرآیند دارد، آنتیترومبین III است. هپارین فعالیت آنتیترومبین III را افزایش میدهد. آنتیترومبین III مادهای پروتئینی است که بر خلاف ترومبین کار میکند و سیستم ضدانعقادی را فعال میکند. سیستم پروتئینی C (Protein C system) نیز سیستمی است که توسط ترومبین فعال میشود و در نهایت سیستمهای fibrinolytic که شامل آنزیمهای پروتئولایسیس قوی هستند، رشتههای فیرین را هضم میکنند.
آنتیترومبین III یک مهارکننده سرین پروتئاز است که این فاکتور در غیرفعال کردن فاکتورهای انعقادی ۲، ۹، ۱۰، ۱۱ و ۱۲ نقش بسیار مهمی دارند.
در حضور هپارین، فعالیت آنتیترومبین III تا هزار برابر میتواند افزایش پیدا کند. هپارین پلیساکاریدی است که از ماستسلهای موجود در اطراف کاپیلاری ها به خصوص در اندامهایی مثل ریه و کبد تولید میشوند. بنابراین با وجود هپارین و آنتیترومبین III، همواره جریان خون شرایطی را ایجاد میکند که از انعقاد خون جلوگیری شود.
پروتئین c
ترومبومودولین (Thrombomodulin) و سیستم پروتئینی C نیز سیستم ضدانعقادی دیگری هستند که توسط سلولهای اندوتلیال سالم تولید میشوند.
ترومبومودولین به عنوان یک ماده progoagulatory inhibitor کار میکند و ترومبین را غیرفعال میکند. همچنین ترمبومودولین با فعال کردن پروتئین C نقش خود را ادامه میدهد. پروتئین C نیز پروتئینی است که در از بین بردن و تجزیه فاکتورهای انعقادی ۵ و ۸ نقش مهمی را دارد.
خلاصه شرایط و بیماری های انعقاد خون
- اگر شرایط به سمتی برود که عوامل انعقادی ضعیف شوند، hypocoagulation را خواهیم داشت. عارضه این فرآیند خونریزیهای خودبخودی است که آن را به نام خون ریزی (bleeding) میشناسیم.
- در شرایط که فاکتورهای انعقادی تقویت شده باشند، انعقاد خون بیش از حد قعال میشود و باعث ایجاد لختههای خون (thrombus) میشوند. اگر یک لخته خون از جدار عروق جدا شود و حرکت کند، آن را به عنوان امبولی (emboli) میشناسیم.
- شرایطی که میتواند منجر به کاهش روند انعقاد خون و در نتیجه خونریزی شود، شامل کاهش پلاکتها (thrombocytopenia)، نقص در فاکتورهای انعقاد خون (مثل بیماریهای هموفیلی A و B و نقص در ویتامین K (که منجر به عدم سنتز فاکتورهای ۲، ۷، ۹ و ۱۰ میشود) میباشد
- در شرایط hypercoagulation میتوانیم بیماریهای Thrombo-embolic را داشته باشیم که منجر به انسداد عروق، بیماریهای انسداد عروق کرونر و انسداد شریانهای سیستمیک شوند و نهایتاً در hypercoagulation بخاطر اینکه مصرف فاکتورهای انعقادی به شدت افزایش پیدا میکند، فاکتورهای انعقادی در جریان خون همگی مصرف میشوند و در اثر فقدان فاکتورهای انعقادی، وضعیتی را میتوانیم مشاهده کنیم که منجر به انعقاد منتشره داخل عروقی (Disseminated Intravascular Coagulation DIC) میشوند.در انعقاد منتشره داخل عروقی با وجود اینکه جریان خون در نقاط بسیار متعددی منعقد شده ولی به دلیل عدم وجود فاکتورهای انعقادی، خونریزیهای متعددی نیز رخ می دهد. DIC میتواند باعث خونریزیهای متعدد و در نتیجه فرد را وارد شوک hypovolemic کند و ایجاد شرایط کاهش فشار خون و نهایتاً وضع بدخیم شوک پیشرونده hypovolume را ایجاد کند.
برای مطالعه بیشتر میتوانید مطلب هموستاز را بخوانید.

پلاکت ها از تقسیم مگاکاریوسیت به وجود نمیان
از قطعه قطعه شدن مگاکاریسویت ها تو مغز استخوان به وجود میان
قطعه قطعه شدن مگاکاریوسیت ها نوعی از تقسیم سلولی است.
درمورد بلیدینگ تایم و پی تی / پی تی تی و اینکه هر کدوم معرف چه چیزی هستن و چه بیماریهای باعث اختلال در اینا میشه هم مطلب میذارید لطفا؟
واقعا سایت مفیدی دارید، برای بعضی از مباحث قبل از جزوه ، سایت شما رو چک و مطالعه میکنم. خدا قوت بهتون