درمان کرون از آنجا که به طور کامل علاج بخش نیست، هدف از درمان کرون تسکین نشانه های بیماری به جای رسیدن به بهبودی است. درمان دارویی برای حفظ بیماری در مرحله خاموش و جراحی تنها در شرایطی خاص که در زیر توضیح داده شده انجام می شود. علاوه بر این، حمایت تغذیه ای به شکل رژیم های انترال تهاجمی و یا در صورت لزوم تغذیه پارنترال برای درمان سوءتغذیه که در بیماران مبتلا به کرون شایع است به کار می رود.
توجه: بررسی تخصصی این بیماری را در پست “بیماری کرون” بخوانید.
درمان دارویی کرون
عوامل فارماکولوژیک مورد استفاده در درمان کرون شامل موارد زیر است:
- آنتی بیوتیک ها
- آمینوسالیسلات ها
- کورتیکواستروئید ها
- داروهای مؤثر بر سیستم ایمنی
آنتی بیوتیک ها در درمان کرون
آنتی بیوتیک ها در درمان کرون و عوارض عفونی آن، نقش کمکی دارند. آنها همچنین برای درمان مواردی که درگیری پری آنال، فیستول روده و پوست و درگیری کولونی کاربرد دارد.
آمینوسالیسلات ها
اکثر مطالعات نشان داده که داروهای ۵ آمینوسالیسیلیک اسید خوراکی (مانند مسالامین mesalamin) نسبت به دارونما در خاموش کردن بیماری ارجحیت دارد. تأثیر آن در خـاموش ماندن بیماری به خوبی مشخص نمی باشد. آمینوسالیسیلات ها سمیت کمی دارند. آنها ترکیبات متنوعی داشته و بدین ترتیب بر نواحی مختلف از لوله گوارشی اثر می گذارد. در درمان کرون، سولفاسالازین، که ماده اولیه S-ASA بوده و در درمان کولیت اولسرو به صورت شایع کاربرد دارد نسـبت بـه S-ASA اثـربخشی کـمتری دارد.
گلوکواستروئید ها در درمان کرون
گلوکواستروئیدهای خوراکی برای درمان کرون خفیف تا متوسط شدید که به آمنیوسالیسیلات ها جواب نمی دهند کاربرد دارد. افراد با بیماری شدید فعال به تجویز داخل وریدی گـلوکوکورتیکواسـتروئیدها نـیاز دارنـد. اگر چه گلوکوکوکورتیکواستروئیدها در ایجاد خاموشی بیماری مؤثرند اما آنها در پیشگیری از عود مؤثر نبوده و به دلیل عوارض جانبی آن استفاده طولانی مدت مشکل ساز است. بنابراین، بعد از دستیابی به خاموش شدن بیماری مصرف آنها در درمان کرون به تدریج قطع می شود. برخی از بیماران بعد از قطع تدریجی گلوکوکورتیکوئیدها دچار عود نشانه های بیماری می شوند. به چنین بیمارانی، بیماران وابسته به کورتون گفته می شود و در نتیجه برای این بیماران و آنهایی که به استرویید جواب نداده اند (مقاوم به استروئید) می بایست داروهای تاثیرگذار بر سیستم ایمنی مد نظر قرار گیرد.
داروهای مؤثر بر سیستم ایمنی
آنتى متابولیت های تیوپورین، آزاتیوپورین و متابولیت های فعال آن مانند ۶ مرکاپتوپورین در درمان کرون و خاموش کردن بیماری و حفظ آن مؤثر بوده و امکان قطع گلوکوکورتیکوئید را در بیماران وابسته به کورتون را فراهم میکند. پاسخ معمولا در ۳ تا ۶ ماه به دست می آید. همچنین این داروها خطر عود بعد از رزکسیون روده در بیماری کرون را کاهش می دهد. این داروها به نسبت safe (امن) بوده اما می تواند باعث سرکوب مغز استخوان و بروز عوارض عفونی شوند.
برای بیمارانی که به نیوپورین ها پاسخ نمی دهند. متوتروکسات جایگزینی است که به صورت داخل عضلانی تجویز شده و پس از کنترل نشانه های بیماری به خوراکی تغییر داده می شود. سیکلوسپورین در درمان کرون ارزش کمی داشته و نسبت اثربخشی آن به سمیتش در این بیماری کم می باشد.
داروهای بیولوژیک
infliximab: ایـنفلکسی مـاب Remicade) infliximab) یک آنتی بادی فاکتور آلفای عامل ضد نکروز تومور مونوکلونال است که در ایجاد خاموشی بیماری و بسته شدن فیستول روده به پوست مؤثر می باشد به طور کلی از آن در بیماران مقاوم به درمان استاندارد به منظور کمک به کاهش تدریجی دوز استروئیدها به کار می رود. با وجود آن که infleximab به خوبی توسط بیماران در درمان کرون تحمل می شود اما نباید در بیماران با زمینه های عفونی و سیستمیک نظیر آبسه های داخل شکمی تخلیه نشده مورد استفاده قرار گیرد.
Adalimumab: در حالی که اینفلکسیماب آنتی بادی مشترک بین موش و انسان است داروی جدیدی در این گروه معرفی شده که به طور اخـتصاصی آنـتی بادی انسـانی است آدالیمومب (Humira) نام دارد.
آنتی بادی های دیگر بر ضد سایر اهـداف التهابی در مسیر درمان کرون نیز در مراحل مختلف تحقیقات می باشند. مطالعات اخیر نشان داده است که استفاده از این داروهای بیولوژیک بعد از جراحی کرون بی خطر می باشد. برطبق یک کارآزمایی بالینی روی ۲۴ بیمار که به مدت ۴ هفته بعد از رزکسیون ایلئوم، اینفلکسی ماب دریافت کردند نشان داده شد که نتایج یک ساله بافت شناسی و اندوسکوپی بهتری نسبت به بیمارانی داشتند که دارونما دریافت کردند.
نقش جراحی در درمان کرون
۵۰ تا ۷۰٪ بیماران مبتلا به کرون به حداقل یک بار مداخله جراحی نیاز پیدا میکنند. به طور کلی جراحی برای بیمارانی که به درمان دارویی تهاجمی پاسخ نداده اند و یا این که دچار عوارض بیماری شده اند برای درمان کرون انجام می شود. نارسایی درمان طبی در صورتی که نشانه های بیماری به درمان تهاجمی مقاوم بوده و یا پس از قطع تدریجی عود کند می تواند اندیکاسیون برای انجام عمل جـراحـی باشد. در صورت بـروز عوارض ناشی از دارو در درمان کرون باید درمان جراحی مد نظر قرار گیرد مانند:
- ظاهر کوشینگوئید
- کاتاراکت
- گلوکوما
- افـزایش فشـارخـون سیستمیک
- شکستگی های کمپرسیون و نکروز غیر عفونی سر فمور
- اختلال رشد در ۳۰٪ از کودکان مبتلا به کرون
- انسداد روده باریک یکی از شایع ترین اندیکاسیون های جراحی می باشد
با این که آبسه و فیستول به کرات در حین عمل جراحی در درمان انسداد روده این بیماران دیده می شود اما به ندرت تنها دلیل برای عمل جراحی در درمان کرون محسوب می شوند. بیشتر آبسه ها را می توان از طریق پوست تخلیه کرد ولی فیستول ها را غیر از مواردی که با نشانه ها یا اختلالات متابولیک همراه باشند، نیازی به جراحی ندارد.
خونریزی حاد دستگاه گوارش، پرفوراسیون ها و سرطان عوارضی هستند که با شیوع کمتر در این بیماران رخ داده ولی نیاز به مداخله جراحی دارند. زمانی که تشخیص بیماری کرون داده شد، برنامه جراحی ریخته شده و کل طول روده باید مورد بررسی قرار گیرد. وجود بیماری فعال با وجود ضخیم شدگی دیواره روده، تنگی و باریک شدن لومن، التهاب سروز و پوشیده شدن آن با چربی و افزایش ضخامت مزانتر مطرح می شود. ضایعات پرشی (skip) در تقریباً ٪۲۰ موارد وجود داشته و باید تحت جستجو قرار گیرد. طـول روده کوچک که درگیر نشده باشد باید مورد توجه قرار گیرد.
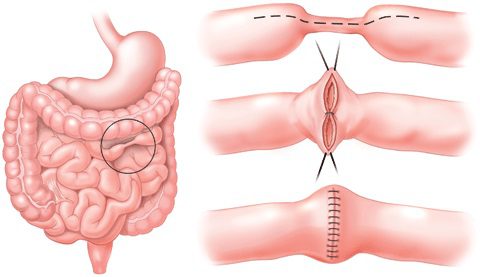
رزکسیون سگمنتال روده
رزکسیون سگمنتال روده در بخش های مبتلا و آناستوموز اولیه روش انتخابی در درمان کرون می باشد. وجـود شـواهـد میکروسکوپی بیماری کرون در حاشیه های رزکسیون، آناستوموز را در خطر نینداخته و به همین دلیل آنالیز frozen – section از حاشیه های رزکسیون ضروری نیست.
در یک کارآزمایی آینده نگر رزکسیون در منطقه ۲cm بالاتر از حاشیه های واضحاً درگیر با رزکسیون با فاصله ۱۲em مورد مقایسه قرار گرفت. میزان عود در شرایطی که حاشیه ها از نظر بافت شناسی سالم بوده و یا دچار بیماری کرون باشند، تفاوتی نداشت. نکته مهم کانتراورسی در جراحی کرون چگونگی آناستوموز میباشد. در یک مطالعه روی ۱۳۹ بیمار کرون که تحت عمل جراحی ایلیوکولیک رزکسیون قرار گرفتند نشان داده شد که هیچگونه تفاوتی بین آناستوموز انتها به انتها با نخ (۰-PDS2) و آناستوموز جدار بـه جـدار به استاپلر وجود ندارد. که تفاوت واضحی میان میزان عود بالینی در محل آناستوموز وجود نداشت.
استریکچروپلاستی
استریکچروپلاستی روش جایگزین رزکسیون سگمنتال در ضایعات انسدادی در درمان کرون می باشد. این تکنیک امکان حفظ مناطق سطحی روده را در بیماران با بیماری وسیع تنگی های فیبروتیک که تحت رزکسیون قبلی قرار گرفته و یا در خطر سندرم روده کوتاه هستند فراهم می آورد. در این روش، روده به صورت طولی باز شده و لومن اکسپوز می شود. همه اولسرهای داخل تومن باید برای رد وجود نئوپلازی تحت بیوپسی قـرار گیرید. بسته به طول تنگی، ترمیم می تواند به روشی مشابه پیلوروبلاستی Heinecke – Mikulicz (برای تنگیهای کوتاه تر از ۱۲ سانتی متر) و یا پیلوروپلاستی Finney (برای تنگیها با طول بیش از ۲۵ سانتی متر) انجام شود. بـرای تنگی های طولانی تر، انواعی از استریکچروپلاستی استاندارد به کار برده می شود. به طوری که مثلاً انتروانتروستومی ایزوپریستالتیک کنار به کنار برای تنگی هایی با طول متوسط ۵۰cm استفاده می شود.
محل های استریکچروپلاستی باید به وسیله کلیپس های فلزی نشانه گذاری شده تا در رادیوگرافی و یا جراحی های بعدی قابل شناسایی باشند. میزان عود بعد از استریکچروپلاستی با رزکسیون سگمنتال در درمان کرون تـفاوتی ندارد. از آنجا که در روش استریکچروپلاستی قسمت درگیر روده در جای خود باقی مانده و تحت رزکسیون قرار نمی گیرد، احتمال ایجاد سرطان در محل استریکچروپلاستی وجود دارد.
با وجود آن که عارضه در این بیماران محدود به تصورات می باشد این خطر در حد تئوری باقی می ماند. استریکچروپلاستی در درمان کرون در بیماران با آبسه های داخل شکمی و یا فیستول روده ای کنترااندیکاسیون دارد. وجود تنگی منفرد در نزدیکی سگمانی که قرار است برداشته شود نیز کنترااندیکاسیون نسبی به شمار می رود. به طور کلی، استریکچروپلاستی در مواردی که تنگی های واحـد یـا متعدد به صورت منتشر در بخش های درگیر روده وجود داشته، در مناطقی که قبلا برداشته شده اند و در شرایطی که حفظ طول روده دارای اهمیت بالایی صورت میگیرد.
بای پس روده
بای پس روده نیز گاهاً در صورت وجود آبسه های داخـل مزانتر یا در صورتی که مناطق درگیر روده جمع شده و به شکل تـوده التهابی سفت در آمده و در نتیجه حرکت دادن آن مشكـل ساز بـاشد، در درمان کرون بـه کـار بـرده می شود. بای پس (گاستروژژنوستومی) همچنین در صورت وجـود تنگی های دئودنومی که در آنها استریکچروپلاستی و رزکسیون سگمنتال از نظر تکنیکی دشوار باشند کاربرد دارد.
لاپاراسکوپی
از دهه ۱۹۹۰، تکنیک های جراحی لاپاراسکوپیک بـرای درمان کرون به کار می رود. تغییرات التهابی مرتبط با بیماری کرون مانند ضخیم شدگی و به هـم فشردگی مزانتر، از بین رفتن سطوح بافتی، شکنندگی بافتی و تـورم ساختارهای عروقی درگیر می تواند رویکرد لاپاراسکوپیک را چالش برانگیز نماید. مزیت های تئوریک استفاده از جراحی لاپاراسکوپیک شامل درد کمتر بعد از جراحی، بازگشت سریع تر عملکرد طبیعی روده که کوتاه ترشدن بستری در بیمارستان را به دنبال دارد و همچنین برتری از نظر زیبایی می باشد.
در یک کارآزمایی تصادفی آینده نگر که جراحی باز و لاپاراسکوپیک را در شرایط مشابه در درمان کرون مورد مقایسه قرار داد، نشان داده شد که جراحی لاپاراسکوپیک با بهبود سریع تر عملکرد ریوی، عوارض کمتر و طول مدت کوتاه تر بستری در بیمارستان همراه است. یک متاآنالیز نیز نشان داد که جراحی لاپاراسکوپیک در بیماری کرون با درد کمتر بعد از جراحی، به همراه مدت کوتاه تر ایلئوس و بستری در بیمارستان همراه می باشد. میزان عود بیماری در بین دو گروه مشابه بود.
عوارض جراحی در درمان کرون
میزان کلی عوارض به دنبال جراحی در بیماری کرون از ۱۵ تا ٪۳۰ متغیر است. عفونت زخم، آبسه های داخل شکمی بعد از جراحی و نشت محل آناستوموز بیشترین عوارض به دنبال این اعمال به شمار می روند. اکثر بیمارانی که مناطق درگیر در آنها برداشته شده باشد عود را تجربه میکنند. عود از طریق اندوسکوپی ۷۰٪ موارد طی ۱ سال و در ۸۵٪ آنها طی ۳ سال روی داده است. عود بالینی با بازگشت نشانه های بیماری مشخص می شود در ۶۰٪ بیماران در طی ۵ سال و در ۹۴٪ آنها طی ۱۵ سال بعد از رزکسیون رودهای گزارش می شود. جراحی مجدد تقریباً در یک سوم بیماران طی ۵ سال بعد از جراحی اولیه (با میانگین فاصله زمانی ۷ تا ۱۰ سال از جراحی اول) ضروری میباشد.

